Скрининг при беременности: мифы и реальность
Среди беременных ведутся ожесточенные споры о вреде и пользе УЗИ. Поэтому была подготовлена данная статья, чтобы более подробно разобраться в этом вопросе.
Что такое УЗИ?
Ультразвуковое исследование использует звуковые волны, которые передаются датчиком через брюшную стенку и позволяют увидеть нутро живота человека. Данное обследование для беременной женщины на ранних сроках проводится для определения отклонений в развитии плода и наследственных заболеваний и патологий.
Что такое перинатальный скрининг?
Это комплекс методов обследования, помогающие удостовериться в нормальном развитии ребенка. За весь период у будущей мамы назначается скрининговое УЗИ два раза совместно с биохимическим анализом крови.
Какие самые распространенные патологии выявляют в развитии нервной трубки?
Перинатальный скрининг: основные методы диагностики
В группе риска находятся:
Подготовка к скрининг-обследованию?
Перед самой процедурой беременная женщина проходит опрос о: весе, возрасте, прошлых беременностях и родах, перенесенных заболеваниях и т.д.
Рекомендации перед скринингом
Позитивный настрой. Стресс часто ухудшает показатели. Также следует отказаться от интимных отношений за 4 дня до диагностирования. Для биохимического анализа не следует принимать пищу за 3 часа до забора крови. При абдоминальном исследовании за полчаса до прохождения процедуры следует обязательно выпить один стакан простой воды.
Какие же мифы связаны со скринингом беременных?
№1: УЗИ опасно для ребенка
Очень много женщин высказывают мнение, что УЗИ чрезмерно опасно для плода. Про скрининг выражают суждение, что эта процедура нарушает работу нервной системы, очень раздражает малыша. Правда ли это или все-таки предрассудки беременных женщин?
Вредно ли УЗИ при беременности? Медики категорически против этих высказываний. Специалисты говорят, что все медицинское оборудование в настоящее время безопасно для малышей. Официальная медицина убеждена и настаивает, чтобы ультразвуковую диагностику проводили для всех без исключения беременных женщин. Если сделать диагностику вовремя, то можно скорректировать некоторые отклонения.
Среди специалистов необходимым считается первый скрининг при беременности.
Во время диагностики:
Медики всего мира абсолютно убеждены: дородовые скрининги необходимы всем беременным, особенно если у женщины это первая беременность.
№2: «У меня и/или у мужа в роду нет отклонений – зачем мне эти процедуры?»
Многие беременные абсолютно уверены: при хорошей наследственности никаких проблем не возникнет.
Конечно, в первую очередь дородовой скрининг необходимо пройти женщинам из группы риска: в возрасте свыше 35 лет (этот возрастной период очень опасен для развития патологий), с хроническими заболеваниями, к примеру, сахарным диабетом, имеющих детей с генетическими заболеваниями.
Повторим еще раз, что врачи считают перинатальные скрининги обязательными.
№3: Результаты биохимического скрининга – недостоверны
Беременные женщины убеждены, что по биохимическому анализу совершенно невозможно дать точные результаты, ведь на итоговые оценки влияет много обстоятельств. Зачем тогда тратить деньги и нервы? Зачем лишний раз колоть вены?
Биохимический скрининг— это диагностика, помогающая определить женщин, которые относятся к группе риска. Происходит анализирование гормона, существующего исключительно в организме беременной. Врачей интересуют две вещи: уникальный белок в крови беременных РАРР-А и свободная бета-субъединица.
Результаты оцениваются благодаря программе, сравнивающей полученный результат с нормой.
В первый биохимический скрининг можно обнаружить тяжелые хромосомные отклонения.
После второго скрининга все результаты соотносятся с первым.
Если определяют отклонения, будущая мама посещает генетика. Специалист, возможно, решит назначить дополнительные анализы. Но они уже не безопасны, поэтому их рекомендуют делать в случае высокой вероятности патологии. Главное: все обследования совершают только с одобрения беременной женщины.
Итог: все выводы делаются специалистом с учетом комплекса индивидуальных факторов.
№4: Вероятные отклонения в развитии ребенка скорректировать невозможно
К сожалению, это правда. Помочь ребенку специалисты не смогут, если после всех анализов у малыша были диагностированы аномалии плода. Поэтому очень часто излишне эмоциональные женщины отказываются проходить скрининг.
Что лучше в этой ситуации – отказаться от исследований и быть в неведении все девять месяцев беременности или пройти скрининг – дело индивидуальное.
№5: «Не хочется услышать плохое заключение врачей»
Самый весомый довод против процедуры скрининга. Будущие мамы страшно бояться услышать что-то плохое. У многих присутствует страх от врачебных ошибок, ведь часто бывали случаи, когда результаты диагностики были ложноположительные или ложноотрицательные.
К примеру, женщине после скринингов был озвучен диагноз, что ребенок родится с синдромом Дауна, но, к счастью, малыш рождался абсолютно здоровым. Конечно, именно таки жизненные ситуации позитивного влияние на настроение женщины оставшийся период беременности не несут, а постоянные стрессы и переживания плохо сказываются на здоровье малыша.
Нужно помнить: результаты пренатальных скринингов – не основание для постановки диагноза, врачи определяют при помощи скринингов вероятные риски.
Главный аргумент «ЗА»
Главный плюс тот, что в первом триместре есть возможность для женщины узнать всю информацию о своем малыше. Если врачи решат, то возможны и дополнительные анализы и диагностика.
Только имея на руках полную информацию, женщина способна вынести заключение о дальнейших действиях.
Когда не рекомендовано проводить скрининг при беременности?
Почему? Оказывается, даже самые незначительные изменения в организме, малейшая простуда или насморк, не говоря уже о серьезных заболеваниях, могут очень сильно повлиять на показатели. Поэтому перед сдачей крови, необходимо посетить гинеколога.
Женщина имеет полное право отказаться проводить любую диагностику и любые анализы. Женщина сама решает, что ей надо, а что нет. Следует понимать, что реальной помощи при плохих результатах скрининга не существует. Если аномалии подтвердились, только будущие родители смогут принять решение, взвесив все аргументы «за» и «против».
Переживания беременных во время первого триместра
Беременность — это шикарная пора для многих женщин. Конечно, случаи бывают разные. Но в большинстве своем беременность — это повод для положительных эмоций, особенное время, которое женщины не забывают никогда. Сегодняшняя статья будет давать обзор самым основным и самым распространенным страхам и переживаниям, которые испытывают беременные женщины именно в первые три месяца своего особого положения.
Когда женщины узнают о своем положении, их одолевают самые разные эмоции. Страх, счастье, непонимание, переживание — все это может нахлынуть на женщину в одно мгновение. Первое переживание беременных состоит в том, что нужно рассказать о беременности мужу и членам семьи. Как это сделать? А будет ли рад муж? А если беременность ложная? А если сорвется? Это те вопросы, которые волнуют дам первые пару дней. После того, как информация донесена до родных, этот повод для волнений отпадает. Но возникает следующий актуальный вопрос. Как рассказать и стоит ли вообще делиться новостью с подружками? Здесь посоветовать что-то очень сложно. Каждая беременная сама почувствует, кому и когда нужно все рассказать, а от кого можно и скрыть такую личную информацию.
Далее приходит момент, когда нужно посетить местную консультацию, чтобы встать на учет. Женщины, которые беременны впервые, боятся этой процедуры. Им непонятно, как все будет происходить. И это тоже почва и причина для переживаний. Особенно волнуются те дамы, которые недолюбливают своего участкового гинеколога. Не стоит этого бояться. Все пройдет идеально.
После постановки на учет приходит время сдачи анализов. Причем анализы нужно сдавать и мужу. Насчет анализов многие женщины также переживают. Ведь в моче и в крови могут увидеть какие-то отклонения от нормы. И это повод для волнений.
До того момента, пока придет время первого УЗИ, женщине также приходится много переживать. Например, как идет набор веса, будет токсикоз или нет. Особенно волнительно работающим женщинам. Если их тошнит, то их может раздражать и бесить все. Начиная от людей и заканчивая запахами.
Перед походом на УЗИ беременные волнуются очень сильно. Пока врач не озвучит, что с плодом все хорошо, женщинам очень сложно расслабиться. И только после того, как они видят изображение своего ребеночка на экране монитора, после того, что врач дает хорошее заключение, женщины на какое-то время расслабляются.
На самом деле беременность женщинам дается непросто. Нужно понимать это и быть готовыми к тому, что поводов для тревоги будет не мало!
CHECK-UP №1 ДЛЯ ЖЕНЩИН (анализ крови) в Москве
Что входит в комплекс
Приём и исследование биоматериала
Когда нужно сдавать анализ CHECK-UP №1 ДЛЯ ЖЕНЩИН (анализ крови)?
Подробное описание исследования
Check-up (чек-ап) для женщин – это расширенная программа комплексного лабораторного обследования. Комплекс включает 38 исследований: общий и биохимический анализы крови, которые являются первыми и обязательными звеньями регулярной проверки здоровья любого человека, показатели функции сердечно-сосудистой и эндокринной системы и желудочно-кишечного тракта, маркеры воспалительных процессов и нарушений метаболизма, ведущих к развитию хронических заболеваний. Спектр показателей охватывает щитовидную железу, печень, поджелудочную железу, включает основные онкомаркеры, характеризующие развитие наиболее распространенных злокачественных заболеваний у женщин (рак репродуктивных органов, желудочно-кишечного тракта).
Общий анализ крови расширенный с лейкоцитарной формулой и ретикулоцитами – исследование качественного и количественного состава крови: эритроцитов и их специфических показателей, лейкоцитов и их разновидностей в процентном соотношении и тромбоцитов. Используется для диагностики и контроля лечения большого количества патологий.
Расширенный биохимический анализ крови позволяет оценить уровень основных биохимических показателей, характеризующих работу многих органов и систем (поджелудочной железы, почек, печени, желчного пузыря, сердца и сосудов). Это целый спектр ферментов печени, поджелудочной железы, гормонов щитовидной железы, онкомаркеров, электролитов. При некоторых заболеваниях такой комплексный анализ необходим для постановки диагноза.
В комплексное обследование входят все основные ферменты печени – органа, который обеспечивает синтез многих жизненно важных соединений, обезвреживает токсические вещества, образующиеся внутри организма или поступающие извне, а также участвует в процессе пищеварения – выработке желчи.
Важным регуляторным органом, играющим большую роль в работе большинства систем организма, является щитовидная железа. В комплекс входит оценка уровня основных гормонов этого органа – свободного тироксина (Т4) и тиреотропного гормона (ТТГ).
Работа сердца и сосудов оценивается по ряду параметров: содержанию в крови холестерина, липопротеинов высокой и низкой плотности, общерегуляторных биохимических показателей, тестов на ПТВ (протромбиновое время) и ПТИ (протромбиновый индекс), характеризующих свертывающую систему крови. Определение уровня макроэлементов кальция и фосфора предназначено для оценки состояния костно-мышечной системы, также эти показатели влияют на все регуляторные системы организма. Ранняя диагностика диабета и метаболического синдрома (состояния, предшествующего диабету 2 типа) включает определение глюкозы и гликированного гемоглобина (HbA1c).
Обследование включает скрининг наиболее опасных инфекций – ВИЧ, вирусных гепатитов В и С и сифилиса. Такие исследования рекомендуется проводить раз в год, а также перед госпитализацией, операциями, при подготовке и во время беременности, после потенциально опасного полового контакта или при смене полового партнера.
В состав комплекса входят онкомаркеры для оценки риска развития самых распространенных видов онкозаболеваний у женщин:
Альфа-фетопротеин (рак печени)
CA 19-9 (рак поджелудочной железы, прямой и сигмовидной кишки)
РЭА (рак толстой и прямой кишки)
Антиген плоскоклеточной карциномы, SCC (карцинома шейки матки, носоглотки, пищевода, уха и др. локализаций)
Повышенные значения онкомаркеров не являются подтверждением диагноза «рак», но служат показанием для более детального обследования.
Ежегодный профилактический чек-ап – важное мероприятие, которое поможет сохранить здоровье на долгие годы. С его помощью можно выявить патологические процессы на ранней стадии, когда болезнь еще не получила своего развития и не стала необратимой.
Топ-5 страхов перед лазерной коррекцией зрения

Операции по лазерной коррекции зрения проводят уже более 30 лет — методика хорошо изучена, а техника с каждым годом становится все лучше. Но многие люди до сих пор не могут решиться на лазерную коррекцию из-за страхов и опасений. Мы выбрали самые популярные страхи, а наши специалисты подготовили на них ответы.
Страх №1. Естественные роды могут повлиять на результат лазерной коррекции зрения.
Естественные роды и результаты лазерной коррекции зрения никак между собой не связаны. Вне зависимости от того делала девушка лазерную коррекцию или нет, роды могут в какой-то мере ухудшить зрение, но на роговицу (где проводится лазерная коррекция) это никак не повлияет. Обычно осложнения во время родов связаны с дистрофиями сетчатки. Операцию можно как делать нерожавшим девушкам, так и уже ставшими мамами. Если нужно хорошее зрение здесь и сейчас, то не нужно ждать момента, когда у вас будет беременность и наступят роды.
Страх №2. После операции снова вернется минус.
Маленький процент того, что минус вернется, есть. Но в этот процент попадает совсем небольшое количество пациентов. Чаще всего это бывает очевидно на диагностике перед лазерной коррекцией зрения. В таком случае врачи говорят пациенту:
— У вас очень выраженный астигматизм, или очень плоская роговица и большой минус. Есть 15-20% вероятности рецидива.
И тогда пациент решает делать ему лазерную коррекцию или воспользоваться другими способами улучшения зрения.

Страх №3. Во время операции что-то пойдет не так.
Все операции по лазерной коррекции зрения делаются по стандарту, отступлений никаких нет. К настоящему времени в мире прооперировано несколько миллионов пациентов, и накоплен огромный опыт работы, а технология продумана и отработана до мелочей.
Воздействие лазера минимально, оно не идет в глубь лежащие слои глаза, — делается только поверхностно на роговице глаза. Излучение не может быть мощнее того, чем необходимо для проведения процедуры.
Если все эти доводы сложить воедино, то можно чуть меньше бояться операции.
Страх №4. Во время операции отключат электричество.
Если вдруг при каких-то форс-мажорных обстоятельствах электричество отключится, то лазер продолжит работать автономно на специальной дополнительной батарее.
Страх №5. Пациент моргнет или отведет взгляд во время операции.
В момент операции пациент не сможет моргнуть из-за векорасширителя.
Но случайно отвести взгляд от центральной фиксируюющей точки в момент, когда лазер уже начал свою работу, пациент может. В таком случае срабатывает специальная система Eye tracking, которая следит за зрачком и положением глаза. Если вдруг зрачок ушел в сторону от центра — лазер прекращает работу и начинает ее в дальнейшем, когда пациент вернет глаз на центральное положение.
Ранее мы писали о других страхах и мифах, связанных с лазерной коррекцией зрения. Читайте эти и другие статьи нашего блога. Не бойтесь задавать вопросы, изучайте материалы и не позволяйте страхам брать над вами верх.
Материалы по теме
Возраст — один из самых важных критериев для операции по лазерной коррекции зрения. Почему? И какой возраст самый оптимальный? Разбираемся вместе.
Все еще не решаетесь на операцию по удалению катаракты? Наша статья поможет вам избавиться от последних сомнений и решиться на этот важный и ответственный шаг
Братья наши меньшие во многом похожи на людей — у нас много общего. И есть заболевания, которые бывают не только у людей, но и у животных. Одним из таких заболеваний является катаракта. Расскажем об этом подробнее в нашей статье.
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
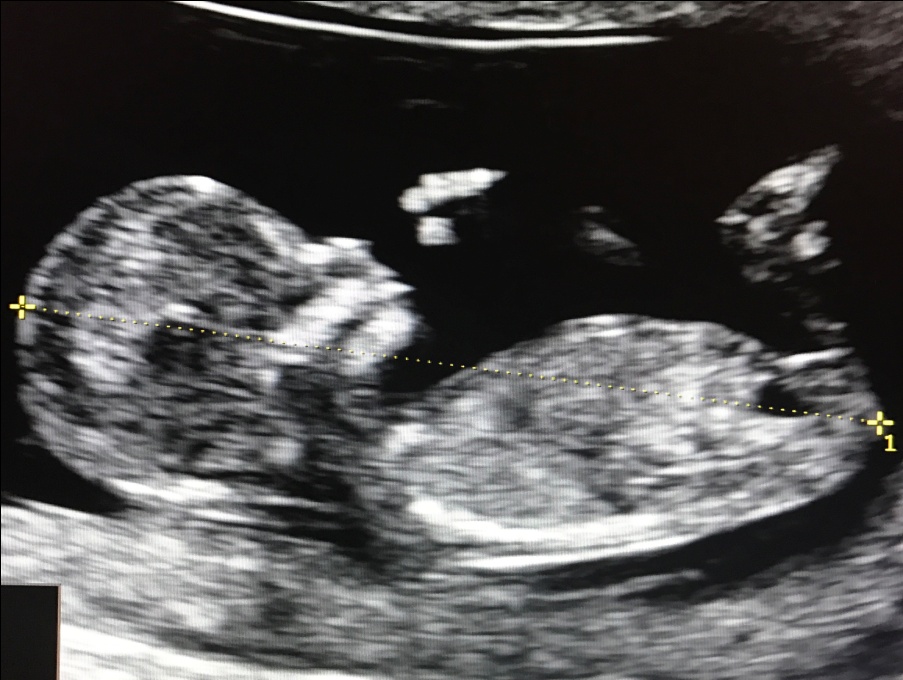
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
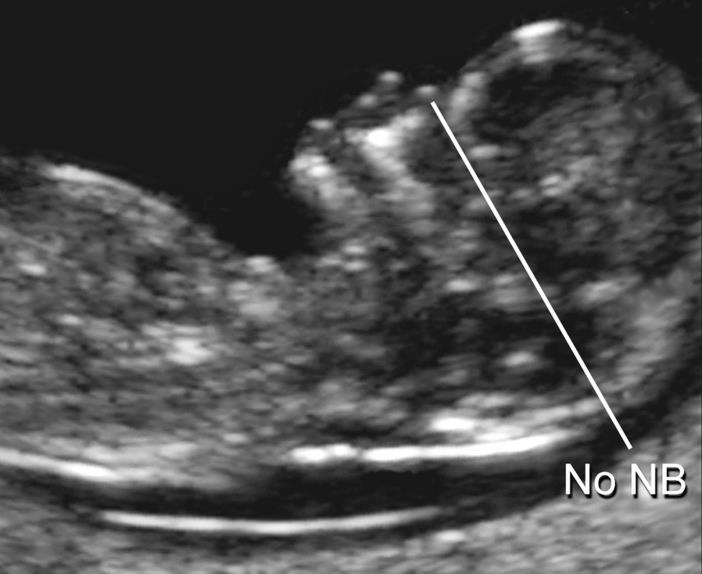
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
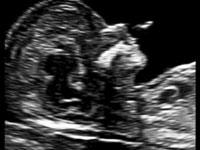
Нормальная носовая кость Отсутствие носовой кости
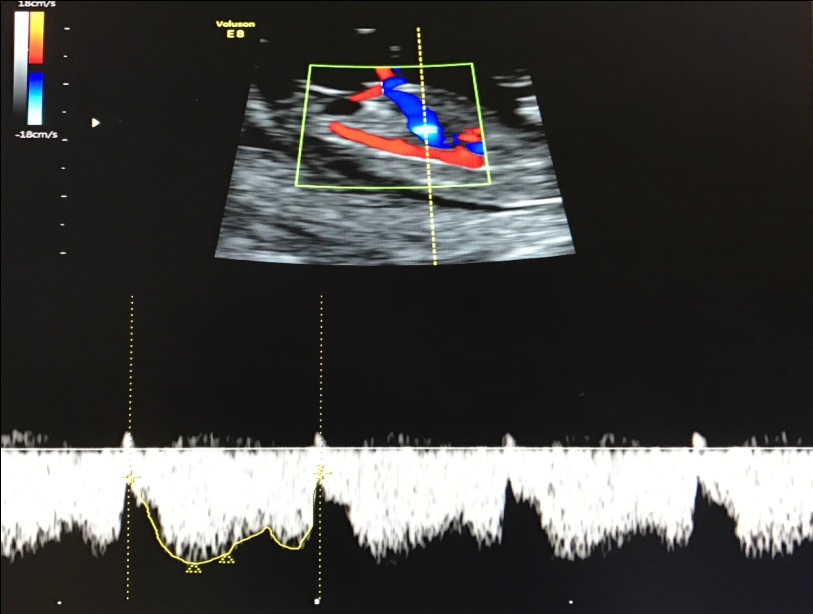
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
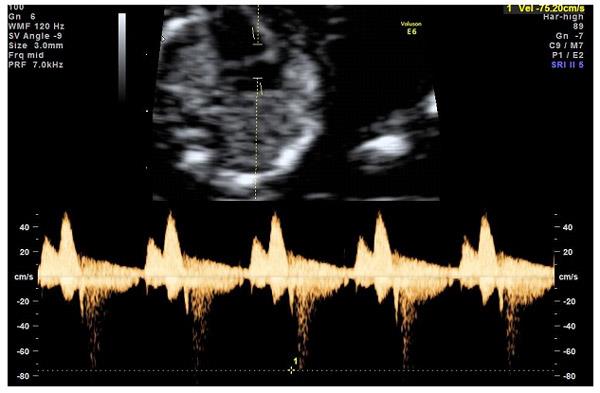
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
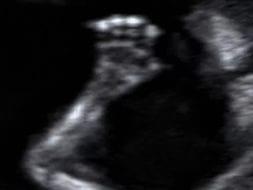
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.