ПРИНЦИПЫ ЛЕЧЕНИЯ нарушений липидного обмена
Необходимость коррекции нарушений липидного обмена в настоящее время не вызывает сомнений.
Необходимость коррекции нарушений липидного обмена в настоящее время не вызывает сомнений. Многочисленными исследованиями, проведенными до начала 90-х годов, доказана возможность снижения уровня холестерина (ХС), триглицеридов (ТГ) и нормализации показателей липидного обмена на фоне гипохолестеринемической терапии.
Но всегда ли выраженное снижение общего холестерина (ОХ) и холестерина липопротеидов низкой плотности (ХС-ЛПНП) способствует улучшению жизненного прогноза?
В исследовании CARE было показано, что снижение ХС-ЛПНП ниже уровня 3,2 ммоль/л не влекло за собой дальнейшего снижения уровня смертности. В то же время, согласно исследованию POST-CABGT, куда включались больные после операции аортокоронарного шунтирования (АКШ), при снижении холестерина ЛПНП до уровня менее 2,6 ммоль/л (по сравнению с больными с уровнем 3,4-3,5 ммоль/л) необходимость в повторных операциях АКШ сокращается на 29%. Аналогичные результаты были получены в ходе исследования CARS, куда включались больные с ИБС, относительно нормальным уровнем ОХ (от 4,1 до 5,6 ммоль/л) и средним уровнем ХС-ЛПНП (3,17 ммоль/л). В настоящее время целью гипохолестеринемической терапии при вторичной профилактике ИБС европейские кардиологи считают достижение уровня холестерина ЛПНП менее 3,0 ммоль/л, а американские — менее 2,6 ммоль/л.
Показана эффективность как медикаментозных, так и немедикаментозных методов коррекции уровня дислипидемий. При этом любую коррекцию следует начинать с устранения факторов риска, способствующих прогрессированию атеросклероза, таких как курение, гиподинамия, а также с нормализации индекса массы тела.
В случаях возникновения дислипидемии на фоне таких заболеваний, как гипотиреоз, нефротический синдром и др., необходимо прежде всего начать лечение основного заболевания.
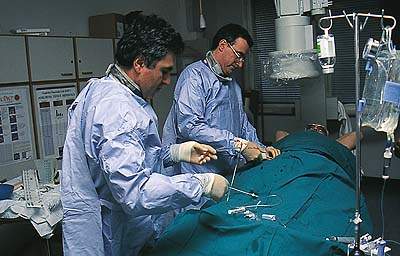 |
| Рисунок. Нормализация уровня липопротеидов в крови позволяет уменьшить потребность в хирургическом лечении |
Одним из основных методов немедикаментозного лечения является соблюдение диеты с ограничением употребления жиров животного происхождения и легкоусваиваемых углеводов, ограничение калорийности питания. В ходе исследования Veterans Administrations больным была предписана диета с увеличенным содержанием полиненасыщенных жирных кислот и уменьшенным содержанием животных жиров (по сравнению с пациентами, соблюдавшими стандартную североамериканскую диету). Диетотерапия на протяжении восьми лет привела к снижению уровня ОХ на 12,7% и уменьшению частоты развития инфарктов миокарда (ИМ) на 20%. При этом не было отмечено снижения общей смертности в какой-либо из групп больных. В исследовании Finnish Mental Hospital Study за шестилетний период наблюдения у 450 больных обоего пола в возрасте 34—64 лет на фоне диеты с низким содержанием холестерина отмечено снижение его уровня в крови на 15%. При этом достижение среднего уровня ОХ в 5,8 ммоль/л не вызывало достоверного снижения общей смертности или смертности от сердечно-сосудистых заболеваний. В исследовании DART, включавшем более 2000 больных, средний возраст которых был 56,5 лет, соблюдение диеты на протяжении двух лет повлекло за собой недостоверное снижение уровня общей смертности и смертности от ИБС. Однако ишемические события (нефатальные ИМ) встречались даже чаще в группе больных, соблюдавших диету. Наиболее крупное исследование Minnesota Coronary Survey, включавшее около 5000 пациентов обоего пола и любого возраста со средним исходным уровнем ОХ 5,3 ммоль/л, выявило, что соблюдение только гипохолестериновой диеты привело к снижению уровня ОХ на 14,5% за 4,5 года по сравнению с контрольной группой, придерживавшейся стандартной диеты. Это исследование также не показало уменьшения развития сердечно-сосудистых заболеваний и снижения общей смертности.
На наш взгляд, лечение больных с гиперхолестеринемией и гипертриглицеридемией необходимо во всех случаях начинать с устранения факторов риска и назначения гипохолестеринемической диеты. При этом, если диета эффективна, то рассматривать ее в качестве монотерапии можно только в том случае, если больной действительно в состоянии соблюдать диету в течение всей оставшейся жизни. Однако больным с ИБС в период обострения заболевания и при наличии выраженной гиперхолестеринемии показано, наряду с соблюдением диеты, одновременное назначение гипохолестеринемических препаратов в адекватных дозах. Нормализация уровня показателей липидного обмена только на фоне диеты у таких больных не представляется возможной, а несвоевременное начало лечения может привести к развитию неблагоприятных осложнений.
При отсутствии «острой» ситуации неэффективность немедикаментозной терапии в течение трех месяцев является показанием к подключению медикаментозной терапии. Следует отметить, что применение гиполипидемических препаратов, к какому бы классу они ни относились, ни в коем случае не означает отказа от соблюдения диеты. Наоборот, любая гипохолестеринемическая терапия будет эффективна при условии соблюдения диеты.
В настоящее время используются пять основных классов лекарственных средств, применяемых с учетом механизма их действия, эффективности и наличия побочных эффектов, а также противопоказаний при том или ином типе дислипидемии.
I Статины.
II Никотиновая кислота и ее производные.
III Фибраты.
IV Секвестранты желчных кислот.
V Антиоксиданты.
На сегодняшний день влияние на общую смертность, смертность от сердечно-сосудистых заболеваний и риск развития сердечно-сосудистых осложнений доказано только для препаратов из группы статинов. Действие этих препаратов основано на ингибировании фермента 3-гидрокси-3-метилглутарил-коэнзим-А (ГМГ-ко-А)-редуктазы. Благодаря торможению биосинтеза холестерина в печени и кишечнике статины уменьшают внутриклеточные запасы холестерина. Это вызывает образование повышенного количества рецепторов к ЛПНП и ускоряет удаление их из плазмы.
Другие механизмы действия статинов на эндотелий сосудов, агрегацию тромбоцитов окончательно не изучены.
Эффект статинов преимущественно направлен на снижение уровня холестерина ЛПНП и общего холестерина. В работах последних лет показано, что применение высоких доз статинов может заметно снижать уровень триглицеридов, и конкурировать с эффектом фибратов.
На сегодняшний день в России зарегистрированы следующие препараты из группы статинов:
По данным W. C. Roberts (1997), доза симвастатина в 10 мг приблизительно эквивалентна 20 мг ловастатина или правастатина и 40 мг флювастатина. Согласно его исследованиям, двукратное повышение дозы статинов по отношению к начальной дозе приводит к дополнительному снижению ОХ приблизительно на 5% и ХС-ЛПНП на 7%. При этом повышение уровня холестерина липопротеидов высокой плотности (ХС-ЛПВП) не зависит от увеличения дозы препарата.
Препараты из группы статинов используются для первичной и вторичной профилактики ИБС. Под вторичной профилактикой понимают применение препаратов у больных с доказанной ИБС.
Нам представляется, что наибольшая эффективность при назначении статинов должна определяться не только по уровню исходных показателей липидного обмена, но и по сочетанию суммарного риска развития сердечно-сосудистых осложнений и клиническому течению заболевания. Так, у больных с острым коронарным синдромом клинический эффект применения статинов может быть более выраженным, чем у больных со стабильной стенокардией, а тактика должна быть более агрессивной. Однако эти выводы основаны на нашем практическом опыте, они не получили пока подтверждения в ходе многоцентровых рандомизированных исследований.
Статины, так же как аспирин и β-блокаторы, относятся к средствам, влияющим на прогноз заболевания у больных с ИБС.
Эффективность применения статинов доказана также в ходе исследований, посвященных первичной профилактике.
Исследования 4S, CARE, LIPID, WOSCOPS, AFCAPS/TEXCAPS и другие демонстрируют действенность терапии статинами для вторичной и первичной профилактики ИБС. При этом влияние статинов на «конечные точки» при вторичной профилактике более выражено и экономически более оправданно. Поэтому применение статинов у больных с диагностированной ИБС в сочетании с дислипидемиями может быть рекомендовано всем больным. Эффективность терапии статинами выше в группе больных с более выраженными нарушениями липидного обмена. Развитие «коронарных событий» у ряда больных ИБС на фоне нормальных значений показателей липидного обмена указывает на многофакторность генеза этих осложнений и подчеркивает значение не только уровня дислипидемии, но и совокупности ряда факторов, важнейшими из которых являются клинические проявления обострения заболевания.
Одной из возможных причин эффективности гипохолестеринемических препаратов в профилактике ИБС является продемонстрированная в ряде работ их способность к замедлению прогрессирования и даже возможность регресса атеросклеротического процесса. Эти эффекты изучались путем измерения диаметра сосудов с помощью артериографии или внутрисосудистого ультразвукового исследования.
В исследовании MAAS у больных с ИБС лечение симвастатином в дозе 20 мг в течение четырех лет позволило выявить статистически достоверное уменьшение развития новых стенозов коронарных артерий и регресс уже имевшихся коронарных стенозов; просвет сосудов увеличивался от 0,06 до 0,17 мм при наличии исходного стеноза более 50%.
Замедление прогрессирования или регресс атеросклероза достигаются благодаря интенсивной и агрессивной гипохолестеринемической терапии при значительном снижении уровня ХС-ЛПНП. Наибольшей гипохолестеринемической активностью в одинаковой дозировке обладают симвастатин и аторвастатин. В исследовании SMAC применение аторвастатина и симвастатина в дозе 10-20 мг в сутки позволило почти у 50% больных с ИБС и исходным уровнем ХС-ЛПНП от 4,2 до 7,8 ммоль/л достичь целевого уровня на фоне 52 недель лечения. При этом эффект аторвастатина наступал несколько быстрее, и через 16 недель лечения он был достигнут у 46% больных по сравнению с 27% на фоне лечения симвастатином. К концу года эта разница нивелировалась, составив 50% при лечении аторвастатином и 48% на фоне лечения симвастатином, и была статистически недостоверной. Это исследование показало выраженную гипохолестеринемическую эффективность обоих статинов и примерно одинаковый эффект через год лечения тем и другим препаратами. При этом в большинстве европейских стран стоимость симвастатина была несколько ниже, чем аторвастатина. В данном исследовании не наблюдалось каких-либо серьезных побочных эффектов, потребовавших отмены препаратов.
Другим важным гиполипидемическим средством, используемым для нормализации липидного обмена, является никотиновая кислота и ее производные (ниацин). По мнению В. Парсона, преимущество этой группы препаратов в том, что «они все делают так, как надо». Наряду со снижением уровня ОХ и ХС-ЛПНП препараты этой группы снижают уровень триглицеридов и успешнее, чем любые другие гиполипидемические средства, увеличивают уровень ХС-ЛПВП. Эти препараты обладают и рядом других преимуществ. Например, они снижают уровень липопротеина «а», которому придается большое значение в качестве важного самостоятельного фактора риска развития таких осложнений, как инфаркт и инсульт. Препараты никотиновой кислоты и ее производные уменьшают уровень ЛПНП, воздействуя преимущественно на мелкие, наиболее атерогенные их частицы. Эти лекарственные средства увеличивают уровень ХС-ЛПВП за счет фракции ЛПВП2, которая является наиболее активной в плане удаления липидов из бляшек, и тем самым препятствуют прогрессированию атеросклероза.
В ряде работ показана возможность уменьшения сердечно-сосудистых осложнений и общей смертности при применении ниацина.
В программе сердечно-сосудистых препаратов (США) сравнивался ряд лекарственных средств, изменяющих уровень холестерина. Исследование проводилось у мужчин 30—65 лет, имевших в анамнезе хотя бы один сердечный приступ. Изучалось влияние эстрогенов, тироксина, клофибрата и ниацина. Каждая группа состояла приблизительно из 1100 больных, а группа плацебо была в два раза больше. Предполагаемая продолжительность исследования составляла 5 лет, но для первых двух средств оно было досрочно прекращено в связи с развитием большого количества инфарктов и других осложнений. Клофибрат не оказывал благоприятного воздействия на уровень смертности и количество сердечно-сосудистых осложнений. Таким образом, никотиновая кислота была единственным средством, при применении которого удалось уменьшить число нефатальных инфарктов примерно на 27%, инсультов — на 24%, количество госпитализаций по поводу сердечно-сосудистых осложнений — на 12% и необходимость в хирургическом лечении на сердце и сосудах — на 46%.
Тенденция к снижению смертности, отмечавшаяся за 5 лет наблюдения на фоне приема ниацина, оказалась статистически недостоверной.
Важным преимуществом этой группы лекарственных средств является относительно низкая их стоимость по сравнению с другими гиполипидемическими препаратами. В настоящее время чаще всего применяются медленно высвобождающиеся формы никотиновой кислоты. Они обеспечивают более длительное и постепенное высвобождение активного соединения и обусловливают значительное снижение побочных эффектов. К этим препаратам относятся:
Эффективность этих препаратов также несколько различается. По данным Figge с соавт. (1988), биодоступность препаратов ниацина пролонгированного действия, имеющих восковую матрицу, почти в два раза выше, чем с дозированным высвобождением. Поэтому эффективность эндурацина в дозе 1500 мг в сутки в отношении ХС-ЛПНП, ХС-ЛПВП, по данным Д. Кинана, была даже несколько большей, чем при приеме 3000 мг ниацина с пролонгированным высвобождением.
Крупномасштабные исследования по сравнению характеристик эффективности, дозировки, побочных эффектов различных пролонгированных форм никотиновой кислоты до настоящего времени отсутствуют.
Максимальная суточная доза препаратов никотиновой кислоты не должна превышать 6 г, а для эндурацина — 3 г. Увеличение дозы не привело к улучшению результатов, а количество побочных эффектов при этом может увеличиваться. Общая особенность всех препаратов никотиновой кислоты — это необходимость постепенного повышения дозы под контролем уровня показателей липидного обмена даже при хорошей их переносимости. Чаще всего лечение начинается с дозы 500 мг в сутки в течение недели, затем 500 мг два раза в день в течение еще 1-3 недель, а затем происходит корректирование дозы в зависимости от показателей липидного обмена. Для уменьшения побочных реакций препараты применяют во время еды, ограничивают употребление горячих напитков, а также при появлении первых признаков гиперемии добавляют небольшие дозы аспирина (100—325 мг), что помогает уменьшить эти проявления в первые 3-4 дня до последующего полного их исчезновения.
Наиболее часто встречающиеся побочные эффекты при приеме ниацина — это чувство жара в виде «приливов» и кожный зуд, а также чувство гиперестезии и парестезии; запоры, диарея, головокружение, сердцебиение, нарушение аккомодации, сухость кожных покровов или нарушение ее пигментации. Все эти побочные эффекты составляют от 2 до 7%
(Д. Кинан) и достоверно не отличаются от побочных эффектов в группе плацебо. Обычно для контроля за нежелательными осложнениями со стороны печени каждые четыре недели проводятся биохимические исследования. Появление тошноты, рвоты или других недомоганий требует временной отмены препарата и дополнительного исследования печеночных проб. При этом незначительное повышение уровня АСТ, АЛТ, ЛДГ, ГГТП при лечения ниацином допускается. Кроме печеночных проб, при лечении препаратами никотиновой кислоты должны регулярно контролироваться уровень сахара, мочевой кислоты.
Использование других групп лекарственных препаратов, таких как фибраты, ионообменные смолы (секвестранты желчных кислот) и антиоксиданты, также позволяет в целом ряде случаев улучшить нарушенные показатели липидного обмена. Однако до настоящего времени не получены данные об их влиянии на общую смертность, смертность от сердечно-сосудистых заболеваний, развитие сердечно-сосудистых осложнений, необходимость в хирургических методах лечения, частоту госпитализаций и т. д. Ведущиеся в последнее время крупномасштабные исследования по применению фибратов и антиоксидантов, возможно, позволят более точно определить их роль и место в лечении дислипидемий у широкого контингента пациентов.
По вопросу литературы обращайтесь на кафедру терапии и подростковой медицины РМАПО по тел. (095) 945-48-70
Что такое метаболизм и как его ускорить: 10 способов
Разбираемся вместе с экспертами, как без особых усилий расходовать больше калорий.
Что такое метаболизм
Метаболизм — это процесс, основным показателем которого является скорость обмена веществ [1]. Он поддерживает работу всех внутренних органов. Понятие включает в себя все жизненно важные химические функции тела: дыхание, восстановление клеток и переваривание пищи. Эти процессы требуют энергии, минимальное количество которой называется базовой скоростью обмена веществ, или уровнем метаболизма (BMR). Он может составлять до 80% дневной потребности в энергии, в зависимости от возраста и образа жизни [2]. Метаболизм включает в себя два понятия:
Существует множество онлайн-калькуляторов, которые помогут рассчитать ежедневную потребность в энергии. Например, обратите внимание на уравнение Харриса — Бенедикта:
Базовый (базальный) метаболизм у женщин:
Базальный метаболизм у мужчин:
Теперь полученное значение нужно умножить на коэффициент, зависящий от физической активности:
Например, если вы женщина 30 лет, ростом 170 см и весом 65 кг, которая большую часть времени проводит сидя за компьютером, расчет будет таким:
Итоговая цифра показывает дневную калорийность, которой следует придерживаться.
Мария Волченкова, нутрициолог:
«К этой формуле также можно добавить термический эффект пищи (ТЭФ), обычно он составляет 10%, которые плюсуют к обмену веществ. BMR + ТЭФ (10% от основного обмена) * фактор физической активности».
На что влияет метаболизм
Часто люди, которым никак не удается нормализовать вес, обвиняют в этом замедленный метаболизм. На самом деле есть мало доказательств того, что его можно считать основным барьером на пути к стройной фигуре. Исследования показывают, что у людей с избыточным весом метаболизм быстрее, чем у худых [3]. Им требуется больше энергии для выполнения основных функций организма. Чаще всего вы набираете вес не из-за медленного метаболизма, а из-за того, что потребляете больше калорий, чем тратите.
Только в редких случаях происходит прибавка в весе из-за медицинских проблем, замедляющих метаболизм, таких как синдром Кушинга или недостаточная активность щитовидной железы — гипотиреоз. При этом скорость обмена веществ напрямую связана с нормализацией веса. Чем больше калорий потрачено, тем меньше жира откладывается в теле. В условиях их дефицита происходит процесс похудения, ускоряется жировой (липидный) обмен. Метаболизм также учитывается при наборе массы. В каждом отдельном случае важно разобрать индивидуальные особенности организма и составить подходящий план питания и тренировок.
Что такое нарушение метаболизма
Норма в каждом конкретном случае будет различаться. Врач может диагностировать нарушения белкового, жирового, углеводного, минерального и водного обмена веществ [4]. Чаще всего причинами отклонений от оптимального метаболизма считают:
Нарушение обмена веществ выражается в следующих признаках:
При постановке диагноза врач учитывает результаты анализов и осмотра. Распространенные признаки нарушения обмена веществ: высокий уровень триглицеридов и сахара в крови, пониженный уровень «хорошего» холестерина и высокое давление [5].
Ускоренный метаболизм
Люди с ускоренным обменом веществ сжигают калории быстрее, чем те, у кого метаболизм замедлен. Им обычно требуется высококалорийное питание для поддержания веса. Для сравнения: людям с медленным метаболизмом труднее похудеть — им нужно повысить физическую активность [6].
Некоторые из наиболее распространенных признаков быстрого метаболизма:
Эктоморфы — люди с высоким уровнем метаболизма, от природы стройные, с трудом набирают вес и наращивают мышечную массу. На скорость обмена веществ влияют различные факторы, но в основном это генетика, физическая активность, пол и возраст. Большое значение имеют мышцы тела: по сравнению с жировыми клетками, им требуется больше энергии для поддержания жизнедеятельности.
Лучший способ определить, почему у вас ускоренный метаболизм и нужно ли предпринимать какие-то действия по его нормализации, — консультация с врачом. Специалист поможет определить, насколько это нормально в вашем случае, не является ли побочным эффектом заболевания и стоит ли что-то менять.
Замедленный метаболизм
На замедление обмена веществ влияют многие факторы:
Метаболизм замедляется при недостаточном количестве калорий в рационе, поэтому с ним часто сталкиваются те, кто придерживается строгих ограничительных диет. Это чревато снижением работоспособности, уровня энергии и производства гормонов щитовидной железы. При замедлении обмена веществ развивается атрофия мышц и рост жировых отложений. Диагностировать это состояние должен врач. Например, для эндоморфов сниженный метаболизм и склонность к набору веса — разновидность нормы.
Что может ускорить метаболизм
Некоторые исследования подтверждают, что скорость обмена веществ не всегда снижается с возрастом, а в основном зависит от образа жизни [6]. Замедление химических реакций приводит к недостатку питания тканей организма, появляются различные дисфункции. Проконсультируйтесь с врачом, чтобы подобрать оптимальную терапию и систему питания, если необходимо нормализовать обмен веществ. Есть несколько простых и доступных способов, которые можно использовать дополнительно.
1. Лежите на диване
Обычно лежание на диване ассоциируют только с неподвижностью и лишним весом, но в то же время это моменты комфорта и расслабления. Стресс стимулирует выработку гормона кортизола. Повышенный кортизол в долгосрочной перспективе вызывает нарушение обмена веществ [7]. Поэтому, если вы не из тех, кто может обрести спокойствие за счет прогулки или танцев, находите время на то, чтобы просто прийти в себя. Если надо — на диване с любимым сериалом.
2. Откажитесь от вечернего бокала вина
Все тот же стресс может привести к привычке расслабляться вечером за счет бокала вина. Но известно, что даже одна порция алкоголя может отрицательно влиять на метаболизм, вызывая такие болезни обмена веществ, как, например, диабет [8]. Если вам нужен ритуал для вечернего отдыха, попробуйте строить его не вокруг алкоголя, а вокруг теплых полезных напитков — травяных и ягодных чаев.
3. Выбирайте здоровые десерты
Простые углеводы — сладкое и продукты из белой муки — быстро поднимают уровень сахара в крови, запускают процесс отложения жира и делают организм нечувствительным к инсулину [9]. В то же время десерты — это важная часть социального ритуала, который часто совсем не хочется пропускать. Компромисс — десерты из фруктов, творожные угощения с орехами без добавления сахара, печенье из цельнозерновой муки с бананом и изюмом. Да, во фруктах тоже содержится сахар, но вместе с клетчаткой он усваивается и попадает в кровь медленнее.
4. Пританцовывайте
Даже небольшая активность в течение дня — пританцовывание в очереди, отбивание ритма ступнями во время работы за столом, прогулка вокруг остановки в ожидании автобуса — сжигает калории и заставляет избавляться от лишних запасов. Час такой активности в день без изменения других факторов может позволить сбросить до одного килограмма в месяц.
5. Пейте кофе
Кофеин стимулирует нервную систему, а вместе с ней и обмен веществ, который может ускориться на 5–8% (100–150 килокалорий в день). Кроме того, чашка кофе перед тренировкой поможет взбодриться и сделать упражнения эффективнее. Важно обсудить этот вопрос с вашим гастроэнтерологом — при некоторых проблемах ЖКТ употребление этого напитка нежелательно.
6. Компенсируйте недостатки сидячего образа жизни
Сидячий образ жизни вызывает целый спектр проблем со здоровьем и замедляет обмен веществ [10]. Чтобы лучше себя чувствовать и повысить дневную активность, введите в привычку каждый час делать 10-минутную разминку. Кроме того, можно установить стол, который позволяет работать стоя.
7. Ешьте больше овощей
Клетчатка в овощах требует от организма дополнительной энергии (калорий) для переваривания и усваивания. Кроме того, овощи в большинстве случаев содержат низкое количество калорий и много витаминов, что также полезно для нормализации веса.
8. Не переживайте о перекусах
Скорость обмена веществ снижается при длительных, а не при коротких промежутках времени без еды.
«Интервальное голодание увеличивает выработку нескольких гормонов, участвующих в жиросжигании и влияющих на набор веса. Во-первых, это инсулин. Слишком высокий инсулин дает телу сигнал запасать жир и ассоциирован с повышенным риском онкологических и сердечно-сосудистых заболеваний, диабета 2-го типа и ожирения. Гиперинсулинемия — ранний индикатор метаболических дисфункций [11]. Короткие циклы голода могут снижать индекс инсулинорезистентности [12]. В одном интересном исследовании Университета Алабамы небольшой группы мужчин с ожирением и преддиабетом было установлено, что после пяти недель интервального голодания с приемами пищи в восьмичасовой промежуток времени наблюдалось значительное снижение инсулина и улучшение чувствительности к нему [13]. Кроме того, у участников снизилось артериальное давление и аппетит. А вот что действительно замедляет обмен веществ, так это диеты, основанные на экстремальном ограничении калорий вкупе с неадекватными физическими нагрузками.
Достаточно обратить внимания на участников знаменитого американского шоу The biggest loser, в котором участники всеми способами старались сбросить вес. Врачи установили, что через шесть лет после шоу большинство героев вернули себе весь потерянный с таким трудом вес, а вот уровень их обмена веществ при этом не вырос и оставался в среднем на 500 калорий ниже, чем должен быть при их массе тела [14]».
9. Занимайтесь спортом хотя бы пять минут в день
Интенсивная тренировка с кардионагрузкой сжигает калории в первую очередь за счет высокого потребления кислорода. К тому же она повышает активность обмена веществ на 24 часа, даже если речь идет о пяти минутах в день. Выделите для себя это время — и уже через пару недель почувствуете себя более подтянутыми.
10. Старайтесь больше гулять
Прогулка — та нагрузка, которую несложно выполнять каждый день большинству из нас. Она помогает размяться, снять стресс, разогнать обмен веществ и стимулировать организм сжигать больше калорий. Полчаса в день — серьезная инвестиция в ваше здоровье.
Комментарии экспертов
Наталья Антонова, врач-эндокринолог, диетолог «СМ-Клиника»
Чаще всего признаками замедленного метаболизма являются набор веса, сухость кожных покровов, ломкость, слоистость ногтей, редкий пульс, ухудшение памяти, зябкость, сонливость, снижение либидо. При ускоренном метаболизме, как правило, наблюдаются тахикардия, потливость, снижение веса, повышенная возбудимость, раздражительность, бессонница. В любом случае при появлении этих признаков требуется консультация специалиста.
К врачу необходимо обратиться в том случае, если на фоне обычного образа жизни пациент начинает замечать быстро прогрессирующие изменения в своем теле: потерю или набор веса, сопровождающиеся изменением пульса, артериального давления, появлением и прогрессированием отеков, выраженной сухостью, гиперпигментацией кожи, перепадами настроения, отсутствием жизненных сил и энергии. Предпочтительнее начинать с консультации терапевта. Он оценит состояние пациента, проведет основные необходимые обследования и диагностирует изменения со стороны органов ЖКТ (жировой гепатоз, нарушение желчеоттока, дисбиоз кишечника), ухудшение состояния кожных покровов (сухость кожи, высыпания, образование и рост папиллом), половых органов (снижение половой функции у мужчин, нарушение менструального цикла у женщин) или гормонального фона (набор веса, стрии), после чего своевременно направит пациента для обследования к профильным специалистам.
Если человек сидит на диетах, занимается спортом и не худеет, это происходит, как правило, при резком и значительном снижении суточного калоража. Когда организм переходит в режим «выживания», замедляется обмен веществ и начинает работать только на запас. Возможно, здесь имеют место незакрытые дефициты веществ и несоблюдение питьевого режима. Могут быть иные причины, разбираться с которыми поможет врач.
Модификация образа жизни — 80% успеха при желании изменить свое самочувствие и скорректировать вес. Поэтому очень важно четко следовать основным рекомендациям по соблюдению питьевого режима, дробного питания, закрытию дефицитов витаминов и микроэлементов, физической активности, соблюдению режима сна и бодрствования, исключению из рациона фастфуда, трансжиров. Все эти несложные действия дают гораздо более эффективный и долгосрочный результат, нежели простой подсчет калорий и создание их дефицита.
Мария Волченкова, нутрициолог компании Best Doctor, клинический психолог, член Российского союза нутрициологов, диетологов и специалистов пищевой индустрии, эксперт по работе с ДНК-тестами
Продукты, ускоряющие обмен веществ, действительно существуют. Их еще называют «мета-бустеры». Во-первых, положительно влияют на скорость обменных процессов высокобелковые продукты. Все потому, что тело должно потратить довольно много энергии на их усвоение. Термический эффект белковых продуктов доходит до 30%. Достаточное количество белка помогает сохранить здоровую мышечную ткань (при снижении веса в том числе). Адекватный уровень мышечной ткани — важный фактор «быстрого метаболизма». Но надо помнить, что при переходе даже на самый адекватный высокобелковый тип питания следует предварительно пройти чек-ап. В частности, при нарушении функции почек обилие высокобелковых продуктов может иметь негативные последствия.
«Разгонять метаболизм» могут продукты, богатые селеном и железом. При дефиците селена или железа снижается функция щитовидной железы. А это, в свою очередь, замедляет метаболизм. Здесь тоже нужно действовать осторожно, потому что при избыточном накоплении и селен, и железо становятся крайне опасны. Например, чтобы закрыть суточную потребность в селене, достаточно съедать 2–3 бразильских ореха в день, но не больше.
Есть и другие метабустеры: чечевица, некоторые виды масла, кофе, корица, имбирь, яблочный уксус, перец чили. Помните, что ни один из этих продуктов не поможет ускорить метаболизм сам по себе: нужны сбалансированное здоровое питание, питьевой режим, качественный сон, управление уровнем стресса и равномерная физическая активность.
Как питаться при ускоренном обмене веществ? А при замедленном?
При замедленном обмене веществ нужно в первую очередь разобраться с причинами такого состояния. Если мы говорим об условно здоровом человеке с эндоморфным соматотипом (соответственно, сниженным коэффициентам энерготорат), часто эффективной оказывается концепция LCHF — рацион с пониженным содержанием углеводов, умеренным — белка и повышенным уровнем полезных жиров (оливковое масло и авокадо, орехи, мелкая жирная морская рыба и так далее). Такой подход подойдет не всем, но в любом случае при эндоморфном соматотипе хорошо работает ограничение углеводов. То есть адекватный низкоуглеводный подход (НУ). Адекватный НУ-подход — это ни в коем случае не диеты вроде Дюкана или Кремлевской и не переход только на белковые продукты. В этих случаях скорее проявятся проблемы с почками, чем ускорится метаболизм. НУ-подход обязательно включает в себя овощи и зелень, большинство злаковых, орехи, полезные жиры, ягоды и фрукты. Вопрос только в количестве.
Есть еще один факт, важный для эндоморфов. У представителей этого соматотипа самые сложные отношения с алкоголем. Если вы не хотите замедлить и без того низкую скорость обменных процессов, постарайтесь полностью отказаться от спиртных напитков, в первую очередь от пива.
Что касается повышенного метаболизма (эктоморфы), главное правило для них— не забывать есть. Приемы пищи должны быть сбалансированы и включать источник белка, «медленных» углеводов, полезных жиров и клетчатки. Есть в данном случае можно и чаще, чем 3 раза в день, добавляя второй завтрак и полдник.
Если метаболизм замедлен, это можно исправить с помощью только образа жизни — активности и системы питания? Или может понадобиться медикаментозная терапия?
Если человек здоров, если у него нет скрытых пищевых непереносимостей, которые, согласно ряду гипотез, могут способствовать набору веса, а значит, замедлению метаболизма, то да. Медикаментозная поддержка нужна там, где замедленный метаболизм обусловлен именно определенными проблемами со здоровьем. Но здесь может быть недостаточно только нормализации питания и адекватного уровня физической активности. Важнейшую роль будут играть качественный сон и управление уровнем стресса. Мы часто недооцениваем эти факторы и совершаем тем самым очень большую ошибку. А ведь нервная система — самый главный «орган», который дирижирует всеми остальными системами, включая гормональную. Поэтому важно контролировать напряжение, отдыхать, расслабляться и заботиться о качестве сна. Кстати, если не можете выбрать — пойти на тренировку или выспаться, однозначно выбирайте второе. Повышайте бытовую активность: припаркуйтесь за квартал до офиса и идите на работу пешком.
А если «генетика виновата»? Есть шансы разогнать метаболизм или придется смириться?
При любой генетике человек может набрать существенное количество лишнего веса, заработать сахарный диабет второго типа и инсулинорезистентность. И наоборот: при любой генетике можно иметь здоровый вес без избытка жировой ткани. Даже при низком коэффициенте энерготрат (пониженном метаболизме) можно поддерживать здоровый вес за счет нормализации питания. А вот методы нужно подбирать индивидуально в каждом конкретном случае, потому что мы все отличаемся друг от друга.









