Реаниматолог Михаил Никишин: «При ковиде люди умирают очень тяжело – от удушья»
В этом году исполняется 40 лет реанимационному отделению Семилукской районной больницы. Оно открылось первым в Воронежской области и одним из первых в России. Как работается врачам с самыми тяжёлыми больными, особенно сейчас, в условиях пандемии? Как избежать эмоционального выгорания? Есть ли в профессии место романтике? Об этом и о многом другом корреспондент «АН» поговорила с заведующим отделением Михаилом Никишиным.
— Михаил Фёдорович, когда вы начали работать в отделении?
— С самого начала, то есть сорок лет назад. После института я работал в Орловской области, а потом переехал сюда. В 1981 году по инициативе главного врача Александра Васильевича Гончарова и заведующего кафедрой анестезиологии и реаниматологии Воронежского медицинского института Леонида Фёдоровича Косоногова было создано наше отделение, куда и я перешёл работать.
— Получается, в Семилуках оно открылось одним из первых в области?
— Первое в регионе на базе районной больницы. Более того – одно из первых в стране.
— А почему вас так интересовала именно эта специализация?
— Служба только-только начинала развиваться тогда. Было очень интересно. Возьмём анестезиологию – что значит позволить больному человеку во время тяжёлой операции не чувствовать боли? Это же замечательно!
— Ну, в то время, наверное, вообще был такой всеобщий подъём – создавали что-то новое, работали на стройках века…
— Понимаю, вы о романтике… Ну, может, какой-то дух её и присутствовал. Но медицина не совсем романтическая профессия. Здесь больше нужны знания, опыт и желание работать.
— Врач – это миссия?
— Да. И очень хотелось бы, чтобы в эту профессию шли люди, которые выбрали её раз и на всю жизнь. Чтобы случайных людей в медицине не было.
— Бывают?
С горячим сердцем и холодной головой
— Говорят, у каждого врача есть своё кладбище. У врачей вашей специализации оно по объективным причинам больше, чем у других, ведь вы чаще всего лечите именно тех пациентов, которые находятся на грани жизни и смерти. Это тяжело. Но как не выгореть, не износить сердце, не сойти с ума, наконец? Или же не впасть в другую крайность – не стать бесчувственным?
— Да, есть такой термин – «эмоциональное выгорание». Но я уже говорил, что в медицину нужно идти, когда призвание есть у человека. И несмотря на долгие годы работы в тяжёлых условиях – допустим, в том же отделении реанимации, когда видишь много смертей, много тяжелых больных, много горя, тем не менее, ты должен сохранять спокойствие и выдержку. А также постоянно совершенствовать свои знания. И цель должна быть одна – вылечить тяжёлого больного. Но спокойствие и выдержка при этом не означают бесчувствия.
— То есть нужно работать с горячим сердцем и с холодной головой?
— Ну, можно и так сказать.
— Говорят, что после комы пациенты рассказывают про то, что где-то побывали – в каких-то светлых тоннелях или коридорах. Было такое?
— Что держит человека на этом свете? Что его возвращает? Я имею в виду, помимо профессионализма врачей. Любовь, семья, какие-то незавершённые дела…
— Возможно. Если человек, как мы говорим, цепляется за жизнь, если он видит, что родственники стараются ему помочь, что он не обуза для семьи… Он тогда и сам старается помочь и родственникам, и нам, врачам. И шансы на выздоровление значительно повышаются. Так что такая зависимость сто процентов есть.
— Вы верующий человек?
— В душе да. Но в храм я, честно говоря, не хожу. Ну а перед особенно какой-то тяжелой операцией приходится попросить помощи (Михаил Фёдорович показывает взглядом на висящую на стене икону – прим. авт.).
— Если вы всё-таки не смогли вырвать человека из лап смерти, бывает ли такое, что потом мучаетесь сомнениями: а всё ли я сделал? И правильно ли?
— Бывает и такое. Но чем больше ты работаешь, тем меньше таких вопросов себе задаешь. Какие-то недостатки в практике в лечении пациентов с возрастом, или, скорее, с опытом, уходят. Знания накапливаются, и чем больше ты работаешь, тем меньше ошибок совершаешь.
Есть ли место чуду?
— Сейчас прибавилось работы в связи с пандемией?
— Значительно прибавилось. Три врача работают в ковид-отделении посменно. По правилам положено, чтобы там один реаниматолог находился постоянно на случай оказания экстренной помощи. Соответственно, и оставшимся здесь, в реанимации, приходится больше работать. Сейчас многие не могут пойти в отпуск, даже были случаи, когда отзывали из отпусков. Уже потом будем решать, как будем отгуливать.
— Нужно ли делать прививку от ковида? И сделали ли её вы?
— Сделал. И да, нужно. Потому что это единственный способ остановить пандемию.
— Тяжело умирают от коронавируса? Вы уже, наверняка, насмотрелись… Это я, по большей части, для антипрививочников спрашиваю…
— Очень тяжело. Ведь, по большому счёту, люди умирают от удушья. Потому что лёгкие поражены, и свою функцию переноса кислорода из воздуха в кровь не выполняют. Естественно, прививаться надо обязательно. Чтобы не допустить вот этого тотального поражения лёгочной ткани, когда медицина уже бессильна чем-либо помочь. И на искусственную вентиляцию сажаем, и стопроцентным кислородом пациенты дышат, но лёгкие поражены необратимо. Пациент погибает, несмотря ни на какие наши усилия.
— Понимаю, что исход болезни во многом зависит от профессионализма врача. Но всё-таки, есть ли место чуду?
— Чудо только Господь Бог может совершить. Но, знаете, бывают случаи, когда, казалось бы, у пациента нет никаких шансов. Предыдущий опыт подсказывает, что мы уже ничем не можем помочь. Но стараемся, конечно. И вот эти старания часто приводят к хорошему результату. Потихонечку вытягиваем, вытягиваем…
— А бывает наоборот?
— Бывает. Казалось бы, пациент должен жить. Но мы что только не делаем – и лекарства всякие, и процедуры различные, и какие-то специальные методы лечения – та же искусственная вентиляция легких. Но ничего не помогает. Уходят люди. И всё, ничего тут не сделаешь.
— Вы разрешаете родственникам пациентов приходить в реанимацию?
— Надолго – нет. Потому что пациенту постоянно проводят какие-то медицинские манипуляции, при которых родственникам присутствовать ни к чему. А на короткий промежуток времени – да, пускаем. Правда, только после того, как посетители подпишутся под условиями посещения реанимации. Пускать, конечно, нужно. Потому что и родственники переживают, и пациент, если он в сознании, всегда рад видеть родных ему людей.
— А если без сознания? Как вы думаете, если близкий человек разговаривает с таким пациентом, зовёт его… Дозываются? Слышат?
— Я не думаю. Я знаю. Все пациенты, которые находятся в бессознательном состоянии, подключены к монитору – там отмечается частота сердечной деятельности, частоты дыхания, насыщение кислородом, давление… И когда родственники подходят к пациенту, пытаются поговорить, погладить руку, зачастую показатели меняются. Увеличивается частота дыхания, частота сердечных сокращений. Не каждый раз, но это бывает. В зависимости от глубины поражения головного мозга.
«Держит чувство долга»
— За эти годы бывало такое, что вы хотели бросить работу?
— Ни в коем случае. Нет.
— А как вы тогда боретесь с эмоциональным выгоранием? Ведь все равно же наверняка бывают мысли о том, что тяжело, очень тяжело. Что вы делаете тогда? На рыбалку ходите, книги читаете, в мяч играете?
— Всё мимо. С рыбалкой уже давно закончено. Книжки сейчас меньше уже читаю, больше в интернете. Когда тяжело… просто отдыхаю. Хочется прийти домой, спокойно посидеть, всё это пережить и на следующий день опять идти на работу (улыбается – прим.авт.). Честно говоря, держит чувство долга какого-то. Может, мы просто врачи старой закалки и учили нас ещё советские доктора, для которых чувство долга никогда не было пустым звуком.
— Почему вы вообще выбрали эту профессию?
— Очень нравилась. Отец был врачом. Так что я с детства ни о чём другом и не помышлял, кроме как лечить людей.
— Даже космонавтом не хотели быть, как большинство советских мальчишек?
— Нет. Только доктором.
Кое-что о лечении доверием и словом
— А почему нас болезнь может сломить? Как с ней бороться? Я имею в виду не врачам, а нам, пациентам. Что с ней, болезнью, делать? Разговаривать, договариваться, не обращать внимания или же относиться к ней исключительно как к врагу на поле боя?
— Воевать – да. Но знаете, может быть в какой-то мере и договариваться. Иногда это тоже даёт хороший эффект. Но самое главное, не надо ныть и жалеть себя – что, мол, вот я какой несчастный, я заболел, мне плохо. Ни в коем случае. Нужно быть оптимистами.
— Паника убивает?
— Однозначно. И не только в переносном, но и в прямом смысле она бывает смертельной для пациента. Поэтому паниковать нельзя, нужно упираться, спокойно лечиться и слушаться докторов.
— Мне кажется, в своей профессии вы должны уметь не только лечить, но и быть немного психологом и даже священником. Есть такое?
— Слово лечит. Это испокон веков известно. И лечит очень хорошо. И если с пациентом, допустим, до хирургического вмешательства поговорить, успокоить, объяснить ему всё, то и операция проходит значительно легче. Так же и в реанимации. На обходе мы обязательно разговариваем с пациентом, рассказываем, какое лечение будет в дальнейшем, что будем делать мы, а что желательно делать ему, чтобы выздороветь. Как правило, пациент успокаивается, поверив в то, что он может победить болезнь.
— Значит, доверие к врачу тоже своего рода лекарство?
— Конечно. Это тоже помогает лечению. Если налажен контакт, если пациент понимает, что врач делает всё возможное, чтобы он выздоровел, словом, доверяет доктору, то и лечение проходит более гладко, более успешно.
— С нездоровыми людьми, мне кажется, вообще сложно работать. Ведь, заболевая, человек становится более раздражительным, а возможно и менее адекватно воспринимающим реальность. То есть может не внимать доводам разума, принимать все советы «в штыки». Конечно, не все, но ведь встречаются и такие. Есть ли какие-то секреты, «фишки» в общении? Можете ли, например, прикрикнуть на пациента, если он вас не слышит?
— Да уж, пациенты бывают разные совершенно. Бывают спокойные, рассудительные. А бывают с нестабильной психикой. Но, тем не менее, по поводу крика – однозначно нет. Просто приходится более тщательно объяснять ситуацию, не один раз убеждать. Порой нужно подойти и поговорить с пациентом несколько раз. Как правило, результат всегда бывает положительным. Если ты, доктор, понимаешь, что происходит с пациентом, и правильно ему это можешь объяснить, то, пусть и не с первой попытки, но пациент понимает тебя всегда. То есть с любым человеком всегда можно найти общий язык. И да, возможно, иногда приходится, как вы говорили, быть немного психологом и даже исповедником.
«Идём на свои посты, потому что это наша работа»
— Думаю, не ошибусь, если назову происходящее сейчас войной. Я имею в виду пандемию. Вы, врачи, на передовой. И, увы, немало медработников по всему миру погибли, можно сказать, на боевом посту. Да, сейчас есть вакцина и у кого как не у вас должно быть доверие к ней. Так что чуть-чуть подстраховались. Но ещё в прошлом году вакцины не было. Боялись заболеть?
— Что касается страха… нет. Тревога какая-то – да, пожалуй.
— Не могу знать наверняка, но догадаться несложно – родственники говорят врачам – зачем тебе это нужно? Лучше найди другую работу или вообще сиди дома. К чему такой риск? Так, правда, зачем это вам? Почему, несмотря ни на какие пандемии вы всё-таки остаётесь на этой самой передовой?
— Трудно сказать. Возможно, из-за чувства долга, о котором я вам уже говорил. Мы давали клятву Гиппократа. Мы знали, для чего мы идем в профессию. Знали что нужно будет работать и днём, и ночью. Знали, что можем получить какую-то инфекцию, общаясь с больными. Всё это мы понимали, и сейчас все врачи и медсестры все это прекрасно осознают. Риск есть всегда. И это не только коронавирус. Есть и другие заболевания. Стараемся по возможности себя от этого огородить. Но да, идём на свои посты. Потому что это наша работа, наш долг.
— А за семью страшно было? Я имею в виду, что если бы из-за того, что вы работаете с больными людьми, вы принесёте инфекцию своим близким.
— Ну, конечно, не хотелось бы. После ухода с работы старались обрабатывать руки, максимально дезинфицировать.
— Михаил Фёдорович, вам приходилось работать со своими близкими людьми как врачу по специальности?
— Приходилось. В медицине бытует мнение, что врач своих родных людей лечить не должен. Я лично не согласен с этим. Ну кто, как не я, больше всего заинтересован в выздоровлении близкого мне человека?! Просто нужно отнестись к родному, как к простому пациенту, и лечить его, максимально сохраняя спокойствие.
— То есть включать профессионализм, а не чувства?
— Да. Только здесь, скорее, речь не о чувствах, а об эмоциях. Вот их быть не должно. С эмоциями справиться можно, а с чувствами как? Они либо есть, либо их нет.
— Этот год юбилейный для вашего отделения. Что бы вы хотели пожелать своим коллегам и подчиненным?
— Как обычно говорят медики, в первую очередь здоровья. Особенно в наше непростое время. Пусть все будут здоровы и счастливы. А счастье много чего в себе заключает. Для каждого оно своё.
Станьте членом КЛАНА и каждый вторник вы будете получать свежий номер «Аргументы Недели», со скидкой более чем 70%, вместе с эксклюзивными материалами, не вошедшими в полосы газеты. Получите премиум доступ к библиотеке интереснейших и популярных книг, а также архиву более чем 700 вышедших номеров БЕСПЛАТНО. В дополнение у вас появится возможность целый год пользоваться бесплатными юридическими консультациями наших экспертов.
Как умирают при ковиде
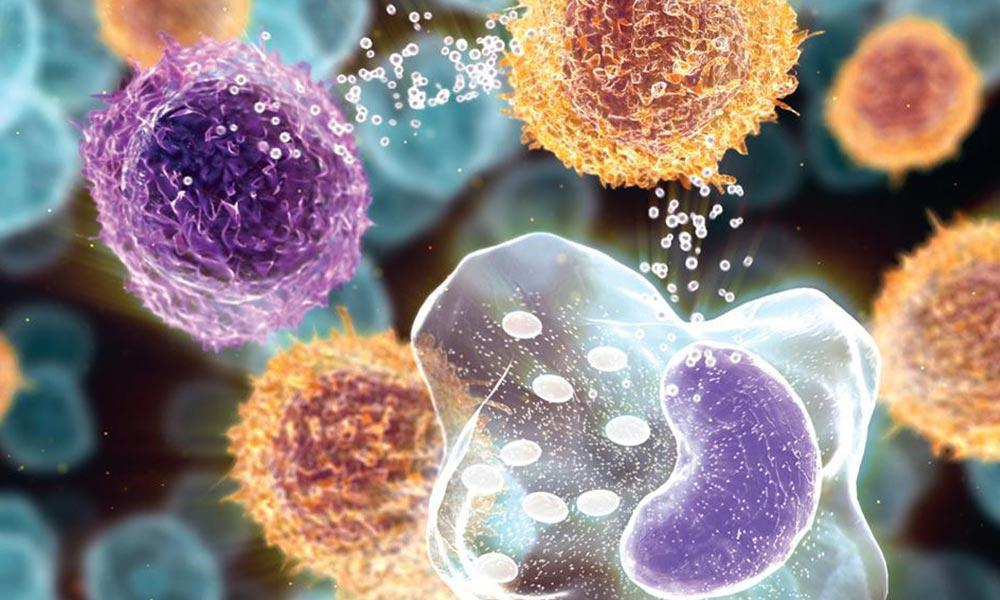
Как бы странно это ни звучало, мы должны понимать, что тяжело болеют и даже умирают люди не от коронавируса, а от действия собственной иммунной системы. Наша иммунная система иногда работает так быстро и активно, пытаясь бороться с этим вирусом, что уничтожает наш собственный организм.
Начнем с того, что коронавирус проникает в наше тело через нос и рот.
Очень быстро он внедряется в нормально функционирующие клетки, копируя себя десятки тысяч раз. Вскоре количество вируса во рту, горле и носу становится очень велико.
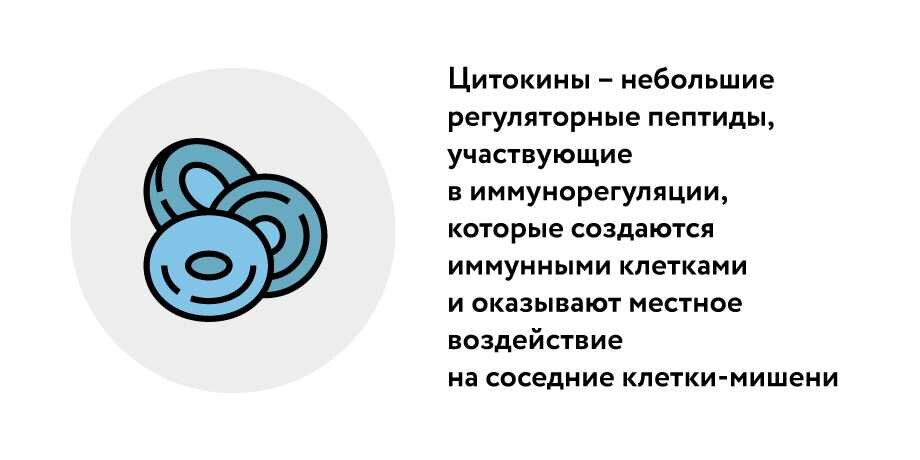
Цитокины представляют собой небольшие белковые информационные молекулы, которые вызывают повышение температуры. На этой стадии болезни, кроме температуры у больного также появляется сухой кашель. Это происходит потому, что вирус продолжает раздражать верхние дыхательные пути, и наш организм доступными ему способами старается избавиться от раздражителя. Но даже в этом случае многим людям удается самостоятельно бороться с вирусом с помощью недели отдыха и парацетамола.
Настоящие проблемы возникают, когда вирус попадает в наши легкие. Организм начинает производить больше цитокинов, наша иммунная система работает очень активно в попытке бороться с вирусом. Все большее количество цитокинов становятся в результате опасными для организма.
У человека развивается пневмония, которая является очень серьезным осложнением коронавирусной инфекции. Альвеолы наполняются жидкостью, так что легкие не могут снабжать организм достаточным количеством кислорода. В таких случаях необходимо дополнительное введение кислорода. В очень серьезных случаях такое состояние может привести к смерти.
Есть и другие тяжелые последствия производства нашим организмом избыточного количества цитокинов. В какой-то момент наш организм производит так много цитокинов, что мы говорим о цитокиновом шторме (синдроме высвобождения цитокинов), когда концентрация цитокинов в крови превышает ее нормальные значения в десятки, сотни раз, и проявляется сильной головной болью, миалгиями, болями в поясничной области. В результате лейкоциты начинают атаковать здоровые клетки нашего организма, что приводит к повреждению не только легких но и сердца. Поврежденное сердце больше не в состоянии перекачивать достаточное количество крови, что вызывает нарушение функции или даже отказ таких жизненно важных органов, как печень, почки, мозг, и, в результате, может привести к смерти. Повторим, что все эти осложнения происходят не из-за самого вируса, а из-за деятельности иммунной системы, которая работает так активно, что разрушает наш собственный организм.
Патологоанатом рассказал, как умирают от COVID-19
15 октября 2020 09:19
Ростовская область, 15 октября 2020. DON24.RU. Как именно новый коронавирус убивает людей, рассказала лавный патологоанатом Клинической больницы Иркутска Людмила Гришина в интервью телеканалу «Россия 1».
По ее словам, заболевание вызывает массивный отек, и легкое, которое весит около 350 грамм, становится тяжелее в пять-шесть раз.
«Нарушается микроциркуляция, что приводит к кровоизлиянию в просвет альвеол. Сегодня было вскрытие – абсолютно соматически здоровый человек. Печень, сердце – все в порядке. Но каждое легкое весило по 1,5 килограмма. Он болел в течение трех недель», — приводит источник слова врача.
Она отметила, что COVID-19 часто вызывает закупорку легочной артерии, кровь перестает поступать в легкие, и человек задыхается.
«Этот процесс называется тромбоэмболией. Пять минут, и человек может умереть. Умирают мучительно. Люди попросту не могут дышать. В последнее время начали поступать и молодые. Средний возраст – около 50 лет. Это вполне еще работоспособные люди, жить и жить», — цитирует источник слова эксперта.
Также, по словам патологоанатомов, часто причиной смерти является полиорганная недостаточность — болезнь вызывает нарушения во всех органах и тканях. Больных, умерших такой смертью, хоронить традиционным способом нельзя — тела помещают в цинковый гроб и запаивают его. Количество родственников, желающих простится с умершим, советуют ограничить.
Эксперты рассказали, как коронавирус убивает человеческий организм
Каждый день по всей планете регистрируют новые случаи заражения COVID-19. По данным Всемирной организации здравоохранения (ВОЗ), болезнь уже выявили у почти двух миллионов человек, из которых более 123 тысяч стали жертвами коронавируса. Разные страны принимают беспрецедентные меры по сдерживанию инфекции, в числе которых всеобщая самоизоляция населения. Тем не менее до сих пор не все люди осознали опасность, с которой столкнулись. Разбираемся, почему в зоне риска находится каждый из нас, а также как коронавирус убивает человеческий организм.
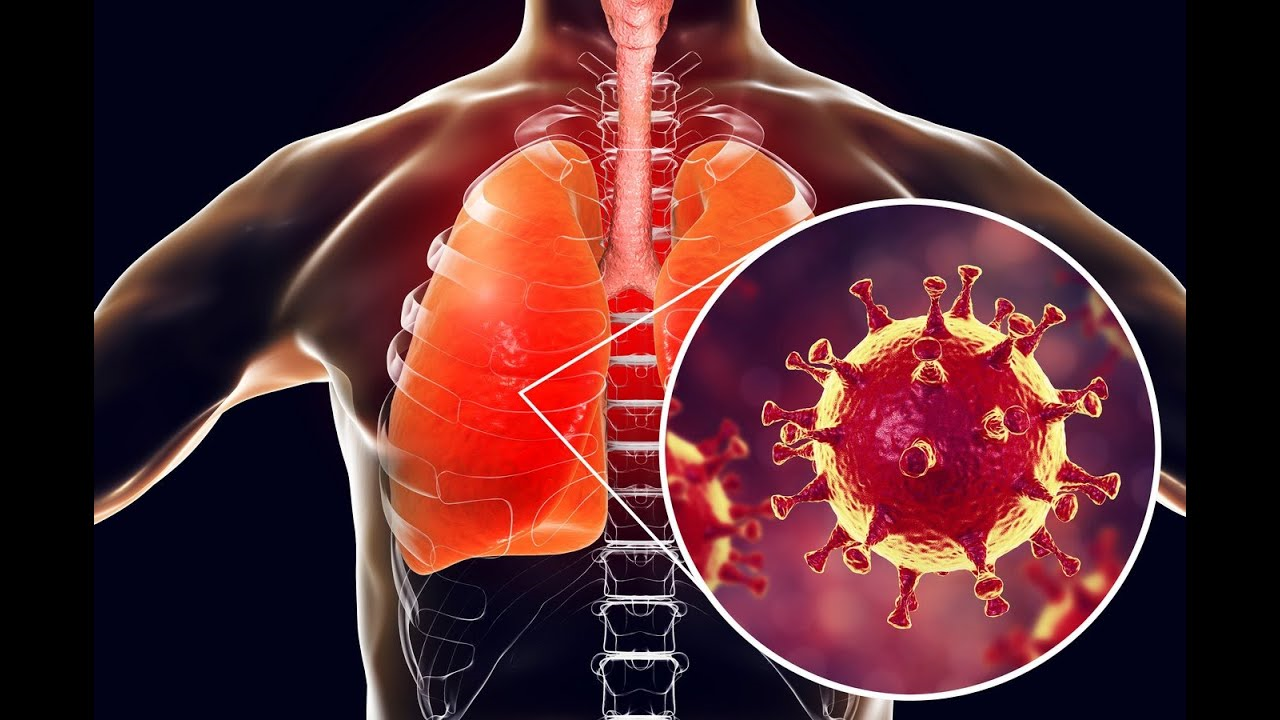
Как коронавирус попадает в организм и убивает его
Фото: портал мэра и правительства Москвы/Денис Гришкин
Член-корреспондент РАН, заместитель директора по научной работе Университетской клиники МГУ имени Ломоносова Симон Мацкеплишвили напомнил, что коронавирус SARS-CoV-2 попадает в человеческий организм через слизистые оболочки. Также существует риск заражения воздушно-капельным путем, что происходит, когда заболевший человек чихает или кашляет. В результате этого из его дыхательных путей выбрасывается аэрозольное облако с мельчайшими частицами жидкости, содержащими вирус.
«Вне зависимости от способа заражения вирус попадает в дыхательные пути и проникает в клетки, к которым смог «подобрать ключ». Сам по себе коронавирус похож на колючий шар с шипами. Этими шипами он связывается с определенным белком нашего организма, который называется ангиотензинпревращающим ферментом 2 (АПФ2), и, соответственно, может инфицировать только те клетки, на поверхности которых этот белок есть, в частности клетки легочного эпителия, которыми выстланы альвеолы легких», – пояснил специалист в беседе с Москвой 24.
После того как вирус попадает в клетки альвеол, он начинает быстро размножаться, отметил Мацкеплишвили.
Кроме того, по словам специалиста, коронавирус обладает специфическим влиянием на лимфоциты: уменьшает их количество, а также снижает сопротивляемость организма к инфекциям. Все это приводит к тому, что ткань легких, поврежденная SARS-CoV-2, становится мишенью и для бактерий, которые более-менее мирно обитают в дыхательных путях, активизируясь при малейшей возможности.
«В итоге развивается тяжелая вирусно-бактериальная пневмония. Важно сказать, что она развивается не у всех пациентов. Предрасполагающими факторами являются сопутствующие заболевания легких, пожилой возраст, сахарный диабет, сердечные недуги», – отмечает Мацкеплишвили.
В этот момент на выручку организму приходит иммунная система, которая начинает бороться не только с вирусом, но и с бактериями, накапливающимися в легких.
По словам Мацкеплишвили, этот процесс приводит к массивному повреждению легочной ткани, в том числе не пораженной вирусом или бактериями. Помимо этого, цитокины приводят к расширению сосудов и накоплению жидкости в легких, развивается интерстициальный или некардиогенный отек легких.
Фото: Агентство «Москва»/Александр Авилов
«Все это приводит к нарушению главной функции легких – насыщения крови кислородом, в результате чего состояние больного резко ухудшается, развивается острый респираторный дистресс-синдром», – подчеркнул врач.
В свою очередь, профессор РНИМУ имени Пирогова, врач-пульмонолог Александр Карабиненко пояснил Москве 24, что заболевания, вызванные вирусной инфекцией органов дыхания, действительно могут заканчиваться тяжелой пневмонией. Однако при коронавирусе такие осложнения наблюдаются чаще.
«Но, к счастью, больше чем в 90% случаев идет легкая форма течения болезни, не требующая госпитализации», – пояснил специалист.
По словам Мацкеплишвили, основным методом лечения при остром респираторном дистресс-синдроме является искусственная вентиляция легких либо экстракорпоральная мембранная оксигенация, когда «кровь насыщается кислородом за пределами организма, забирается и возвращается через специальные трубочки». Кроме того, медики параллельно снижают активность патологического процесса в легких с помощью антител и гормонов.
«При пневмонии совместное действие иммунитета, прямой противоинфекционной терапии в виде антибиотиков и (при наличии) противовирусных препаратов, вспомогательного лечения приводит к тому, что человек выздоравливает», – объяснил врач.
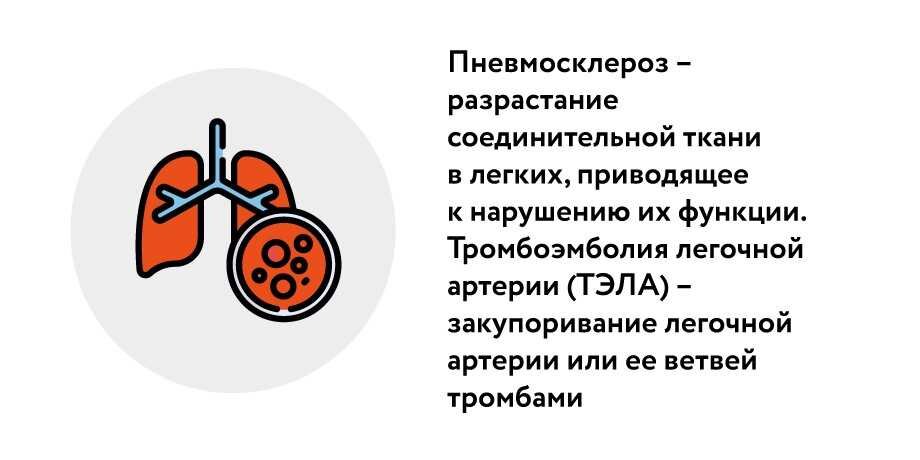
Однако, по мнению Карабиненко, даже выздоровевший пациент после тяжелого течения болезни может получить серьезные осложнения. «Такие как тяжелый пневмосклероз, легочно-сердечная недостаточность, тромбоэмболия легочной артерии и так далее. Все это может быть, но только в тех ситуациях, когда люди имеют дополнительные условия для этих осложнений», – заключил пульмонолог.
Можно ли переболеть без последствий?
Фото: Агентство «Москва»/Александр Авилов
Как заявляют специалисты, тяжелая форма заболевания возникает чаще у пациентов, которые имеют сопутствующие заболевания, например, сахарный диабет, болезни сердца, астму или онкологию. Мацкеплишвили добавил, что с учетом этого половина людей переболеет COVID-19, практически «ничего не почувствовав».
По его словам, у таких пациентов после попадания вируса в организм иммунная система начинает эффективно с ним бороться и в большинстве случаев побеждает.
«Если же иммунная система не справляется, особенно если человек заразился очень большим количеством вирусных частиц (как и происходит у врачей, работающих в условиях максимальной вирусной нагрузки), болезнь будет протекать тяжелее, вплоть до развития пневмонии. Поэтому крайне важно постараться не встретиться с коронавирусом вообще, тогда все вышеуказанные осложнения пройдут стороной. И все будет хорошо», – заключил собеседник Москвы 24.
По данным ВОЗ на 15 апреля, коронавирусом в мире заражено уже более 1,9 миллиона человек, порядка 123 тысяч скончалось от инфекции. Больше всего больных COVID-19 выявлено в США, Испании, Италии и Германии. В России зарегистрировано 24 тысячи 490 случаев инфицирования. Победить болезнь удалось 1 986 пациентам, в то время как 198 человек стали жертвами инфекции.