Инсулинорезистентность
Инсулинорезистентность (англ. «resistance»-сопротивление, стойкость, устойчивость) переводится как недостаточная чувствительность клеток человеческого организма к гормону инсулину. Для поддержания уровня метаболических процессов на должном уровне организму нужно большее относительно нормы количество данного гормона, и поджелудочная железа начинает выделять его в кровь в избыточном количестве, возникает компенсаторная гиперинсулинемия.
Наиболее известным действием инсулина является обеспечение транспорта глюкозы внутрь клетки. Однако полный спектр функций инсулина включает в себя также влияние на жировой, белковый обмен, регуляцию транскрипции генов, роста и деления клеток, эндотелиальную функцию сосудов.
Соответственно инсулинорезистентность приводит к нарушению всех видов обмена веществ, а также механизмов размножения клеток и поражению сосудистой системы.
Биомеханизм инсулинорезистентности изучен не полностью, однако известно несколько уровней возникновения поломки:
Главной причиной инсулиновой устойчивости в настоящее время считается сбой внутриклеточных реакций.
Чувствительность тканей тела к инсулину понижается с возрастом, особенно на фоне наследственной предрасположенности, но главное — из-за нездорового образа жизни. Ведущие факторы – потребление большого количества легкоусвояемых углеводов (сахар, изделия из рафинированной белой муки) и недостаточная физическая активность.
Биологические эффекты инсулина
Поддерживать баланс между резистентностью к инсулину и его выработкой организм может довольно долго, но в конечном итоге, через несколько лет, развивается декомпенсация. Бета-клетки поджелудочной железы истощаются, становятся не в состоянии вырабатывать большое количество инсулина, требуемого для преодоления сопротивления к нему, уровень глюкозы повышается. Так развивается сахарный диабет 2 типа.
Чем раньше будут предприняты меры по лечению инсулинорезистентности, тем меньше вероятность развития диабета, сердечно-сосудистых заболеваний (инфаркта, инсульта), жирового перерождения печени, синдрома поликистозных яичников, эректильной дисфункции, а также бесплодия.
Инсулинорезистентность определяет более высокую заболеваемость и смертность от сосудистых катастроф.
Диагностика
Кроме того, инфекционная патология, стресс, курение, недостаток сна, прием ряда лекарственных препаратов (как то оральные контрацептивы, статины) провоцируют развитие инсулинорезистентности.
Высокий уровень инсулина в анализе крови при нормальной глюкозе – признак резистентности, однако это соотношение меняется при развитии сахарного диабета.
Поражение кожи при инсулинорезистентности часто видны невооруженным глазом. Это acantosis nigricans (черный акантоз) – потемнение, уплотнение кожи в области естественных складок (шея, подмышки, пах). Акрохордоны (новообразования на коже, напоминающие папилломы) на этих участках тела. Темные, сухие, шелушащиеся локти.
Лечение
На инсулинорезистентность можно влиять двумя способами:
Самое эффективное лечение инсулинорезистентности, исходя из причины, это изменение образа жизни, характера питания (читать статью здоровое питание), подразумевающее отказ от «быстрых» углеводов и редкие приемы пищи, правильные физические нагрузки.
Не менее важна компенсация дефицитов гормонов (половые, тиреоидные), витаминов (витамин Д, группа В и др.), микроэлементов, омега-3 жирных кислот, улучшение метаболических процессов. Обязательна нормализация ночного сна.
Существуют медикаментозные препараты, улучшающие чувствительность клеток к инсулину. В дополнение к вышеперечисленному они также могут быть назначены врачом.
Как правильно колоть инсулин и роль гормона при сахарном диабете
На сегодняшний день сахарный диабет – достаточно распространенное заболевание, с которым сталкиваются врачи. Несмотря на хроническую форму патологии, с ней можно бороться, принимая меры по сохранению и улучшению качества жизни. Как правильно колоть инсулин?
Почему важно правильно делать инъекции
Инсулин – это гормональное вещество, которое продуцируется поджелудочной железой, ее бета-клетками. Именно с учетом уровня функционирования данного органа и объема содержания в организме гормона можно определиться, развивается ли у человека диабет, или нет.
Существует несколько типов заболевания:
Правильно вводя в организм инсулин методом инъекций, можно восполнить его недостающий объем, что позволяет нормализовать общее состояние и предотвратить опасные последствия заболевания.
Что будет, если диабетику не колоть инсулин
При неправильном управлении объемом сахара в организме на протяжении длительного срока возникают опасные состояния, касающиеся внутренних органов и систем. Это относится к случаям отсутствия инсулиновой терапии или ее неправильного проведения.
Так как развитие сахарного диабета характеризуется негативным влиянием на кровеносную, сосудистую, нервную систему, в первую очередь возникают осложнения со стороны таковых. Кроме того, нарушается зрительная и слуховая система, функционирование мочеполовых органов, как у женщин, так и у мужчин.
Среди потенциальных осложнений сахарного диабета:
Избежать подобных осложнений можно, постоянно поддерживая уровень сахара в крови, соблюдая здоровый и активный образ жизни. Кроме того, важно придерживаться следующих рекомендаций:
Медикаментозное лечение сахарного диабета назначает врач, учитывая тип заболевания, особенности общего здоровья.
Больно ли колоть инсулин
В большинстве случаев во время введения гормонального вещества болевая симптоматика отсутствует. Дискомфорт часто возникает при повторном использовании одноразовой иглы. После первой инъекции происходит деформация конца иголки, что можно заметить при использовании увеличительного приспособления.
Повторное использование иглы для введения инсулина вызывает травмирование тканей в области введения, что обуславливает болевую симптоматику, кровоизлияние. Поэтому важно использовать при каждом введении гормона новую иглу.
Что будет, если пропустить укол
При нарушении режима введения гормона, то есть, если удалось пропустить укол длинного инсулина, вводить инъекцию внеурочно не нужно. В таком случае показана компенсация недостатка вещества методом повышения физической активности. Иными словами, нужно больше двигаться, время от времени на протяжении дня делать упражнения.
Если пропустили инъекцию продленного инсулина, когда введение гормона требуется в количестве 2 раз на протяжении суток, в один из уколов добавляют 0,5 дозы пропущенного.
Если пропустили инъекцию короткого инсулина, нужно провести укол, но только, если удалость вспомнить о нарушении режима сразу после еды или в течение первых 1-2 часов.
Если пропустили инъекцию болюсного инсулина, рекомендуется поставить укол, но с использованием уменьшенной дозировки гормона, что позволяет погасить гиперкалиемию.
Как часто нужно колоть инсулин
Период между введением инсулина зависит от того, какой тип препарата используется. Так, выделяют инсулин короткого и длительного действия.
Инсулин короткого действия нужно принимать перед приемом пищи, так как для проникновения в кровоток ему потребуется примерно 25-30 минут. Особенности инсулина короткого действия:
Инсулин длительного действия характеризуется следующими особенностями:
Рекомендуется вводить гормон в одни и те же часы ежедневно. Это обуславливает профилактику потенциальной задержки поступления вещества и развития негативных реакций.
Суточную дозировку инсулина короткого и длительного действия рассчитывают так:
Не рекомендуется в один шприц набирать больше 14-16 единиц. При необходимости введения большей дозировки увеличивают количество уколов с сокращением интервалов между ними.
Выбор шприца и иглы
Для терапии сахарного диабета и введения гормона важно правильно подобрать иглу для шприца. Ее толщина определяется в соответствии со шкалой гейдж (G): чем больше показатель, тем толще игла. Для детей с сахарным диабетом используют тонкие иглы, для взрослых – с учетом комплекции.
Введение тонких игл более комфортное и не вызывает какой-либо дискомфорт, так как отсутствует повышенное давление на эпидермис во время прокалывания. Существуют иглы с отметкой «thin walls», что переводится как «тонкие стенки». Несмотря на безболезненное прокалывание кожи, по таким иглам инсулин продвигается туже, что можно объяснить узким проходом.
Техника введения инсулина
Ход введения гормона при сахарном диабете следующий:
Выполняя вышеперечисленные правила, можно снизить риск негативных последствий, обусловленных неправильным введением инсулина.
Надо ли протирать кожу спиртом перед введением инсулина
Компоненты спирта способствуют разрушению инсулина. По этой причине предварительная обработка необходимой области соответствующим средством не требуется. Это также можно объяснить отсутствием риска проникновения инфекции в зону введения иглы за счет использования современного препарата и шприцов.
Что делать, если вытекает инсулин после укола
Предпринимать какие-либо действия, если из области введения иглы вышла капля инсулина или крови, не нужно. Также не требуется дополнительное введение гормона. В противном случае повышается риск передозировки препаратом и развитие гипогликемии.
Как правильно колоть инсулин
Введение инсулина без формирования эпидермальной складки возможно, причем в лечении как взрослых больных, так и детей. Однако, это допустимо лишь в том случае, если подкожная клетчатка имеет большую толщину. В таком случае выбирают самую тонкую иголку для шприца и маленького размера.
Иным больным рекомендуется выбирать иголку, имеющую длину 8 и 12,7 мм, вводить в сформированную кожную складку.
Куда лучше вводить инсулин
Вводить инсулин рекомендуется в одну из следующих зон туловища:
Важно предотвратить попадание гормона в глубокий эпидермальный слой, то есть в мышечные структуры. В противном случае он будет действовать быстрее, что создает риск резкого падения сахара. При недостаточной глубине введения иглы, то есть внутрикожно, всасывание инсулина замедляется, что исключает требуемый сахароснижающий эффект.
Быстрое всасывание препарата наблюдается при введении в живот, более медленное – в ягодичную и бедренную зоны.
Куда колоть продлённый инсулин
Продленный или длинный инсулин, например, Лантус или Тресиба, вводят в область живота, бедра, плеча. На скорость всасывания активного компонента препарата область введения не влияет.
Можно ли делать укол инсулина в ягодицу
Ограничений относительно возможности постановки укола в ягодичную область не существует. Техника введения препарата такова: мысленно нарисовать посередине ягодицы большой крест, который разделяет ее на 4 равные доли, сделать инъекцию в верхний наружный отдел.
Нужно ли колоть инсулин при низком сахаре
Дать однозначный ответ на данный вопрос нельзя. Короткий или ультракороткий инсулин, который вводят перед приемом пищи, включает пищевой и коррекционный болюс. Первый необходим, чтобы усвоились съеденные углеводы и белки, второй – для нормализации уровня повышенного сахара.
При сниженном объеме уровня сахара в организме введение коррекционного болюса не нужно. В таком случае уменьшают и пищевой болюс.
Можно ли колоть инсулин разных производителей
При необходимости введения продолжительного и быстрого инсулина многим больным приходится применять средства, выпущенные разными производителями. В таком случае отсутствует риск развития аллергической реакции и возникновения иных патологических состояний, вызванных смешанной терапией.
Можно ли использовать просроченный инсулин
Сколько раз можно колоть инсулин одним и тем же шприцом
Шприц предназначен исключительно для разового применения без возможности повторного взятия препарата и его введения в организм человека. Каждая игла содержит маркировку, запрещающую ее двукратное применение. Производитель не несет ответственности за здоровье при многоразовом использовании иглы.
Иная причина запрета на повторное использование иглы заключается в том, что после введения гормона в ее просвете остаются частички инсулина, который после высыхания способствует образованию кристаллов. При повторном использовании шприца последние ухудшают продвижение средства по просвету, что вызывает поломку шприца.
Можно ли поставить инсулин и сразу лечь спать
Врачи не запрещают сразу ложиться спать после введения продленного инсулина в организм. Это касается и возможности отдохнуть после дневных инъекций.
Как колоть инсулин при беременности
Инсулин – безопасное лекарственное средство при беременности, которое позволяет поддержать уровень сахара в крови в нормальном объеме. Дозировку, особенности применения лекарства определяет лечащий врач. Суточная доза может быть уменьшенной, например, при наличии выраженного токсикоза, или увеличенной (в исключительных случаях).
Увеличивается потребность организма в гормоне во 2 и 3 триместрах, когда плод активно растет и развивается. Используют как традиционные инъекции гормона, используя шприцы и шприц-ручки, так и инсулиновую помпу.
Инъекция шприцом-ручкой
В одноразовых шприц-ручках уже имеется инсулин, то есть они уже заполнены. Это – удобный вариант по сравнению с многоразовыми ручками, который уменьшает затраты времени. Недостаток такого приспособления в том, что они имеют большую стоимость, чем одноразовые ручки.
Передозировка и побочные реакции
При остром случайном превышении рекомендуемой врачом дозировки инсулина возникает стремительный гипогликемический синдром. Это можно объяснить связыванием всей имеющейся глюкозы, что вызывает выраженную нехватку гормона.
Характерные клинические проявления передозировки веществом выражаются в следующем:
Подкожное введение инсулина вызывает липодистрофию (уменьшение количества жировой ткани в подкожной клетчатке) в области введения препарата. Любой современный высокоочищенный препарат инсулина в исключительных случаях провоцирует аллергическую реакцию.
Лечение побочных симптомов – симптоматическое. Проводят немедленную десенсибилизирующую терапию, и заменяют препарат на аналог.
Противопоказания
Несмотря на потребность организма в инсулине у больных сахарным диабетом, препарат может быть противопоказан к использованию в некоторых случаях. К ограничениям относят:
С особой осторожностью используют препараты инсулина при сахарном диабете и такой сопутствующей патологии, как коронарная недостаточность. В последнем случае наблюдается нарушение баланса между кислородной потребностью сердечной мышцы и поступлением в нее кислорода.
Кроме того, требуется контроль состояния при терапии инсулином на фоне:
Чтобы инсулин принес максимальную терапевтическую пользу, важно соблюдать правила его использования, рекомендуемую дозировку, назначенную лечащим врачом. Самолечение сахарного диабета недопустимо. В таком случае не только замедляется выздоровление, но и возникает дополнительный вред здоровью, требующий специфической терапии.
Современная инсулинотерапия сахарного диабета 1 типа у детей и подростков
Сахарный диабет 1 типа (СД 1 типа), называвшийся до недавнего времени инсулинозависимым, а еще раньше — ювенильным сахарным диабетом, поражает в основном людей молодого возраста и детей. В последние годы наблюдается
Сахарный диабет 1 типа (СД 1 типа), называвшийся до недавнего времени инсулинозависимым, а еще раньше — ювенильным сахарным диабетом, поражает в основном людей молодого возраста и детей. В последние годы наблюдается всплеск заболеваемости сахарным диабетом 1 типа, наиболее выраженный у детей и подростков. За 25 лет заболеваемость СД 1 типа среди детей московской популяции выросла в два раза. В настоящее время в Москве насчитывается около 1200 детей с СД в возрасте до 15 лет.
СД 1 типа относится к аутоиммунным заболеваниям, при которых в результате процессов аутоагрессии против β-клеток островков поджелудочной железы происходит их разрушение. После гибели более 85% β-клеток развивается абсолютная инсулиновая недостаточность, в результате которой появляются гипергликемия и другие метаболические нарушения. С начала промышленного выпуска препаратов инсулина после успешных опытов Бантинга и Беста на панкреатэктомированных собаках и по настоящее время инсулин — основное и единственное средство лечения СД 1 типа. Прошло более 80 лет с начала клинического применения инсулина. Инсулинотерапия за это время претерпела большие изменения, связанные с улучшением качества инсулина и совершенствованием схем введения препарата.
Лечение СД 1 типа состоит из нескольких компонентов:
Основная цель современной инсулинотерапии — поддержание состояния углеводного обмена, близкого к тому, которое имеется у здорового человека. Постоянная гипергликемия вызывает развитие и прогрессирование специфических осложнений: диабетической нефро-, ретино- и нейропатии, что приводит к повышенной инвалидизации и преждевременной смертности пациентов. В связи с этим, учитывая важную роль адекватной инсулинотерапии в профилактике сосудистых осложнений, при разработке новых препаратов и схем лечения СД необходимо стремиться к сохранению углеводного обмена и поддержанию его в пределах показателей, соответствующих нормальным, в течение длительного времени.
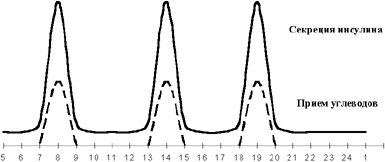 |
| Рисунок 1. Физиологическая секреция инсулина в норме. |
В физиологических условиях секреция инсулина происходит в два этапа (см. рисунок 1): поджелудочная железа секретирует инсулин постоянно (базальная инсулинемия), а в ответ на соответствующие стимулы (посталиментарная гипергликемия, или гипергликемия, вызванная действием контринсулярных гормонов) повышает секрецию инсулина. При этом нормогликемия в здоровом организме обеспечивается быстрой адекватной секрецией инсулина, а также коротким периодом полужизни (около 4 мин) циркулирующего в крови инсулина. Печень принимает активное участие в поддержании гомеостаза глюкозы, депонируя ее в виде гликогена после еды и выделяя вновь в кровь из депо путем активизации процесса гликогенолиза в перерывах между приемами пищи. При этом очень важно, что инсулин из поджелудочной железы поступает в систему воротной вены и далее — в печень — главный орган-мишень, где он наполовину инактивируется, участвуя в превращении глюкозы в гликоген. Остающиеся 50% инсулина через большой круг кровообращения попадают к периферическим органам и тканям. Именно более высокий уровень инсулина в портальной системе, по сравнению с периферической циркуляцией, обеспечивает активное депонирование глюкозы в печени на фоне других инсулинзависимых органов.
У больных диабетом введенный экзогенный инсулин из подкожного депо медленно всасывается в общий кровоток, где концентрация его длительно остается нефизиологично высокой. В результате у пациентов с сахарным диабетом наблюдаются более высокая, чем у здоровых, посталиментарная гипергликемия и склонность к гипогликемии в более поздние часы. Поэтому больные сахарным диабетом должны приспосабливать свой режим жизни к профилю действия вводимого инсулина. Неизбежное возникновение стрессовых ситуаций требует дополнительной коррекции дозы экзогенного инсулина. Кроме того, из общего кровотока инсулин одновременно поступает в печень и другие органы-мишени. В результате гликоген депонируется в первую очередь в мышечной ткани, а запасы в печени его постепенно снижаются. Это является одной из причин развития гипогликемий, так как мышечный гликоген не участвует в поддержании нормогликемии. Добиться физиологического соотношения концентрации гормона в портальной системе и на периферии при современных методах введения экзогенного инсулина невозможно, и это одна из наиболее сложных проблем заместительной инсулинотерапии.
Тем не менее с совершенствованием методов инсулинотерапии появилась возможность максимально приблизить показатели углеводного обмена к таковым у здоровых людей у ряда больных СД 1 типа. И процент таких больных постепенно увеличивается по мере совершенствования методов компенсации заболевания. В последнее время убедительно доказано, что только хорошая компенсация сахарного диабета может служить надежным средством профилактики специфических осложнений. В связи с этим Всемирной организацией здравоохранения были разработаны новые целевые уровни показателей углеводного обмена, к которым врачи-практики вместе со своими больными должны стремиться. Оценка степени компенсации СД 1 типа основывается на клинических (нормальное физическое и половое развитие, отсутствие осложнений) и лабораторных показателях углеводного (гликемия, глюкозурия, гликированный гемоглобин) и жирового (холестерин, триглицериды, липопротеины) обмена. Соглашение по основным принципам лечения детей и подростков с СД 1 типа (ISPAD Consensus for the Management of Type 1 Diabetes Mellitus in Children and Adolescens, 2000) рекомендует следующие критерии эффективности инсулинотерапии:
У детей в возрасте до шести лет с учетом отрицательного влияния гипогликемий на развитие мозга эти показатели должны быть на верхней границе или несколько выше. В отношении гликированного гемоглобина рекомендуется, чтобы концентрация его была приближена к норме насколько это возможно, однако риск развития тяжелых гипогликемий при этом должен быть сведен к абсолютному минимуму.
Инсулины, применяемые в детской практике
Современные препараты инсулина в зависимости от происхождения разделяют на две группы — животные и человеческие (полусинтетический и биосинтетический инсулины). На протяжении 80 лет для лечения СД применяли говяжий и свиной инсулины, которые по составу отличаются от человеческого на три и одну аминокислоты соответственно. При этом иммуногенность максимально выражена у говяжьих инсулинов, минимальная, естественно, — у человеческих. Человеческие инсулины стали применяться два последних десятилетия и буквально произвели революцию в методах лечения больных диабетом.
При получении человеческого инсулина полусинтетическим методом производится замена аминокислоты аланина в 30-й позиции В-цепи свиного инсулина на треонин, находящийся в этом положении в человеческом инсулине. В полусинтетическом инсулине присутствуют в небольшом количестве примеси соматостатина, глюкагона, панкреатических полипептидов, имевшиеся в свином инсулине, который является субстратом для производства данного вида человеческого инсулина. Биосинтетический инсулин не имеет этих примесей и обладает меньшей иммуногенностью. При его производстве в клетку пекарских дрожжей или E.coli генно-инженерным способом вводится рекомбинантная ДНК, содержащая ген человеческого инсулина. В результате дрожжи либо бактерии начинают синтезировать человеческий инсулин. Человеческие генно-инженерные инсулины представляют собой более прогрессивную форму и должны рассматриваться как препараты первого ряда при выборе способа лечения. В России у детей и подростков в последние годы рекомендованы к применению только человеческие генно-инженерные инсулины.
Современные генно-инженерные инсулины различаются по длительности действия:
Их фармакокинетические характеристики представлены в таблице 1.
Последнее десятилетие открыло новую эру в инсулинотерапии: речь идет о получении аналогов человеческих инсулинов с новыми фармакокинетическими свойствами. К ним относятся инсулины ультракороткого действия (хумалог и новоРапид) и продленные беспиковые аналоги человеческого инсулина (детемир и лантус).
Особое место в лечении сахарного диабета в детском и подростковом возрасте занимают инсулины ультракороткого действия — хумалог и новоРапид. Получают беспиковые аналоги инсулина путем замены аминокислот, отвечающих за процессы самоассоциации молекул инсулина, что приводит к ускорению процессов их всасывания из подкожного депо. Так, хумалог был получен путем взаимного изменения положения аминокислот пролин и лизин в 28-й и 29-й положениях в В-цепи, новоРапид — путем замены аминокислоты пролин в том же 28-м положении на аспарагин. Это не изменило биологической активности инсулинов, но привело к полезному изменению его фармакокинетических свойств. При подкожном введении хумалог и новоРапид имеют более быстрое начало и пик действия, параллельные уровню посталиментарной гипергликемии, и меньшую продолжительность, что дает возможность вводить эти препараты непосредственно перед приемом пищи, избегая (при желании) частых перекусов. При использовании аналогов человеческих инсулинов повышаются возможности в компенсации углеводного обмена, что выражается в уменьшении показателей гликированного гемоглобина, и снижается частота тяжелых гипогликемий.
Самым последним достижением в области инсулинотерапии стало введение в клиническую практику инсулина лантус, который является первым беспиковым аналогом человеческого инсулина 24-часового действия. Получен путем замены аминокислоты аспарагин на глицин в 21-м положении А-цепи и добавления двух аминокислот аргинина к концевой аминокислоте в Б-цепи. Результатом явилось изменение рН раствора инсулина после введения его в подкожно-жировую клетчатку с 4,0 до 7,4, что вызывает образование микропреципитатов, замедляющих скорость всасывания инсулина и обеспечивающих его постоянный и стабильный уровень в крови в течение 24 ч.
Лантус может вводиться в любое время суток, у подростков — предпочтительнее в вечерние часы. Начальная его доза составляет 80% от суммарной суточной дозы пролонгированного инсулина. Дальнейшая титровка дозы проводится по показателям сахара крови натощак и в ночные часы. Уровень гликемии после завтрака, в дневные и вечерние часы регулируется инсулином короткого или ультракороткого действия. Назначение лантуса позволяет избежать дополнительных инъекций короткого инсулина в ранние утренние часы у большинства подростков с феноменом «утренней зари», вызывает достоверное снижение утренней гликемии, а также уменьшает лабильность углеводного обмена у многих больных.
Инсулин детемир также является беспиковым аналогом продленного действия, пролонгирующий эффект которого был достигнут благодаря присоединению цепочки из 14 остатков жирных кислот в 29-й позиции В-цепи. Детемир вводится дважды в сутки.
В состав смешанных инсулинов входит инсулин средней продолжительности и короткого действия в различных соотношениях — от 90 к 10 до 50 к 50. Смешанные инсулины более удобны, поскольку их применение позволяет уменьшить количество инъекций, проводимых с помощью шприц-ручек. Однако в детской практике они не нашли широкого применения в связи с необходимостью у многих больных достаточно часто изменять дозу короткого инсулина в зависимости от показателей гликемии. Тем не менее при стабильном течении сахарного диабета (особенно в первые годы заболевания) с помощью смешанного инсулина возможно достижение хорошей компенсации.
Режимы инсулинотерапии
Имеющиеся общие рекомендации по режиму инсулинотерапии являются только основой для разработки индивидуального режима, который должен учитывать физиологические потребности и сложившийся образ жизни каждого ребенка.
Наибольшее распространение в настоящее время получила интенсифицированная (или базисно-болюсная) схема, которая заключается во введении короткого инсулина перед каждым основным приемом пищи и пролонгированного инсулина от одного до трех раз в сутки (см. рисунок 2). Наиболее часто пролонгированный инсулин вводится дважды — в вечерние и утренние часы. При этом предпринимаются попытки имитировать с помощью продленного инсулина базальную секрецию, а с помощью инсулина короткого действия посталиментарную секрецию.
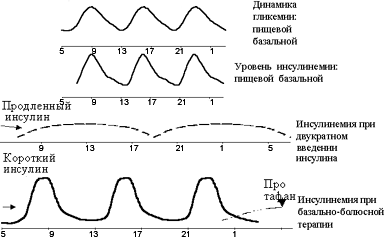 |
| Рисунок 2. Графическое обоснование базисно-болюсного принципа инсулинотерапии. |
Введение третьей инъекции пролонгированного инсулина получило название оптимизации базальной инсулинотерапии. Вопрос о необходимости и времени введения третьей инъекции решается на основании показаний гликемического профиля. Если гликемия повышается перед ужином при ее нормальных показателях через 1,5-2 ч после обеда, вводится дополнительная инъекция продленного инсулина перед обедом (см. рисунки 3, 4). Как правило, такая ситуация возникает при позднем (в 19.00-20.00) ужине. При раннем ужине (в 18.00) и введении второй инъекции пролонгированного инсулина перед сном гипергликемия нередко наблюдается в 23.00. В этой ситуации хороший эффект дает назначение дополнительной инъекции продленного инсулина перед ужином.
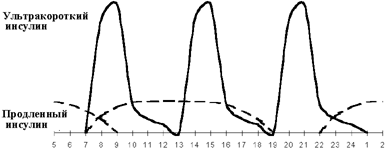 |
| Рисунок 3. Интенсифицированная инсулинотерапия. |
Такая схема позволяет в какой-то степени приблизиться к физиологической секреции инсулина у здоровых людей. Кроме того, она дает возможность расширить режим жизни и питания больного сахарным диабетом. Психологическим недостатком ее является необходимость частых инъекций и частого контроля гликемии, однако это нивелируется в настоящее время благодаря современным технологическим достижениям (удобные шприц-ручки с атравматичными иглами и глюкометры с автоматами для безболезненного прокалывания пальца). Учащение эпизодов гипогликемических реакций, которое вменяют иногда «в вину» интенсифицированной инсулинотерапии, является не столько следствием применяемой схемы, сколько результатом стремления врачей достичь нормогликемии. При решении данного вопроса всегда следует искать компромисс, стремясь поддержать тот минимальный уровень гликемии, который не вызывает частых гипогликемических реакций. Этот уровень гликемии для каждого ребенка достаточно индивидуален.
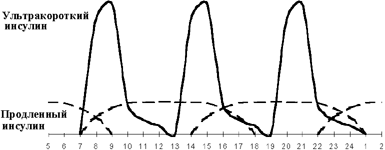 |
| Рисунок 4. Оптимизация интенсифицированной инсулинотерапии. |
У детей первых двух лет жизни интенсифицированная схема применяется реже.
Традиционная схема инсулинотерапии заключается во введении инсулина короткого и пролонгированного действия два раза в сутки — перед завтраком и ужином. Применение ее возможно у ряда детей в первые один-два года заболевания, редко при большей длительности сахарного диабета (см. рисунок 5).
 |
| Рисунок 5. Традиционная схема инсулинотерапии. |
Если небольшая доза короткого инсулина вводится перед обедом, такая схема может быть искусственно продлена на некоторое время путем увеличения дозы продленного инсулина перед завтраком и небольшого перераспределения в питании (перенос одной-двух хлебных единиц с обеда на второй завтрак).
 |
| Рисунок 6. Нетрадиционные схемы инсулинотерапии. |
Кроме того, существует ряд нетрадиционных схем (см. рисунок 6):
Эти схемы иногда используются у больных с небольшим сроком заболевания сахарным диабетом при частичной сохранности функции β-клеток.
В любом случае выбор схемы инсулинотерапии определяется не столько желанием врача или семьи больного, сколько оптимальным профилем введения инсулина, который обеспечивает компенсацию углеводного обмена.
Доза инсулина
В детском возрасте потребность в инсулине, рассчитанная на 1 кг веса, нередко выше, чем у взрослых, что обусловлено большей скоростью аутоиммунных процессов, а также активным ростом ребенка и высоким уровнем контринсулярных гормонов в период полового созревания. Доза инсулина изменяется в зависимости от возраста и длительности заболевания.
В первые один-два года с момента начала заболевания потребность в инсулине составляет в среднем 0,5-0,6 ЕД/кг массы тела. В 40–50% в первые месяцы наблюдается частичная ремиссия заболевания, когда после достижения компенсации углеводного обмена потребность в инсулине снижается до минимальной — 0,1-0,2 ЕД/кг массы, а у некоторых детей даже при полной отмене инсулина при соблюдении диеты удается поддерживать нормогликемию. (Наступление ремиссии тем более вероятно, чем раньше установлен диагноз диабета и начата инсулинотерапия, чем выше качество вводимого инсулина и чем лучшей компенсации углеводного обмена удается достичь.)
Через пять лет от момента заболевания диабетом у большинства больных β-клетки полностью прекращают функционировать. При этом потребность в инсулине обычно повышается до 1 ЕД/кг массы. В период полового созревания она вырастает еще больше, достигая у многих подростков 1,5, иногда 2 ЕД/кг. В последующем доза инсулина снижается в среднем до 1 ЕД/кг. После длительной декомпенсации сахарного диабета потребность в инсулине может достигать 2-2,5, иногда 3 ЕД/кг с последующем снижением дозы, в отдельных случаях вплоть до исходной.
Соотношение пролонгированного и короткого инсулина сдвигается: от преобладания пролонгированного инсулина у детей первых лет жизни к преобладанию короткого инсулина у подростков (см. таблицу 2).
Как и у взрослых, у детей на одну хлебную единицу в утренние часы требуется несколько больше инсулина, чем в обед и в ужин.
Следует подчеркнуть, что это лишь общие закономерности, у каждого ребенка потребность в инсулине и соотношение инсулинов различной длительности имеют свои индивидуальные особенности.
Осложнения инсулинотерапии
Перспективы совершенствования инсулинотерапии в России
Внедрение аналогов человеческих инсулинов расширяет возможности достижения компенсации, улучшения течения заболевания у детей и подростков с сахарным диабетом.
Инсулиновые помпы, в течение ряда лет применяемые за рубежом, сегодня появились и на отечественном рынке, однако применение их ограничено из-за высокой стоимости.
В настоящее время за рубежом ведутся исследования, посвященные эффективности и безопасности применения ингаляционных видов инсулина, с которыми связана надежда на возможность отказа от постоянных введений короткого инсулина перед приемами пищи.
Вопрос о клиническом использовании трансплантации островковых клеток останется открытым до тех пор, пока не будут найдены средства защиты пересаженных клеток от того же аутоиммунного процесса, который поражает собственные β-клетки. В настоящее время трансплантация β-клеток за рубежом осуществляется только у больных с развившейся хронической почечной недостаточностью, одновременно с трансплантацией почки и назначением иммунодепрессантов. Все остальные работы по трансплантации носят исследовательский характер и производятся на добровольцах. Однако канадским исследователям удалось получить первые обнадеживающие результаты.
В. А. Петеркова, доктор медицинских наук, профессор
Т. Л. Кураева, доктор медицинских наук
Е. В. Титович, кандидат медицинских наук
Институт детской эндокринологии ГУ ЭНЦ РАМН, Москва












