Хирургическое лечение фурункула
Что такое фурункул?
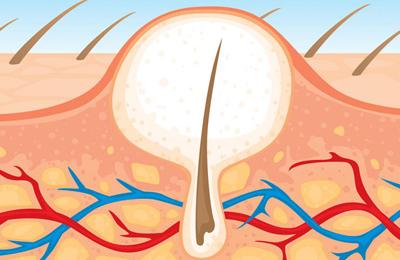
Фурункул (чирей) – опухолевидное образование воспалительного характера, которое локализуется в устье волосяной луковицы, что приводит к формированию обильного гнойного скопления и некрозу.
Чаще всего гнойники располагаются на подбородке, в зоне носогубного треугольника, в подмышечных впадинах, на бедрах. Лечат их хирургическим путем. Не стоит заниматься самолечением, потому что это может привести к тяжелым осложнениям: возникновению абсцесса, флегмоны, развитию хронического фурункулеза, менингита, сепсиса!
Основная причина воспаления – инфицирование золотистым стафилококком. Также чирей может появиться при:
Стадии развития
На начальной стадии фурункул по внешнему виду ничем не отличается от обычного прыща. Внешне он похож на выпуклость небольшого размера, окруженную покрасневшей кожей. При надавливании на новообразование заметно, что оно более твердое, чем прыщ. К тому же появляется выраженная боль, что и служит основным отличием.
По мере прогрессирования чирей увеличивается в размерах. Он хорошо пальпируется и явно виден на коже. Постепенно количество гноя увеличивается. Дискомфорт и боль со временем появляются не только при надавливании на чирей, но и в состоянии покоя.
Фурункул может вырастать до трех сантиметров в диаметре. В центре гнойного скопления формируется конусовидный стержень. Боль усиливается, иногда становится нестерпимой, появляются симптомы интоксикации, к которым принадлежат тошнота, постоянная слабость, сильная сонливость, общее недомогание, повышение температуры тела до 39°С. Механическое воздействие способно стать причиной вскрытия гнойной полости.
Показания к операционному вмешательству:
Подготовка к операции
Вскрывают гнойник на завершающей стадии развития после того, как он «созреет». При появлении фурункула на лице следует сразу же показаться врачу, чтобы предотвратить риск тромбоза сигмовидного синуса и заражения крови.
О зрелости фурункула свидетельствует формирование и размягчение стержня, локализующегося в центре воспаленного участка. Ускорить «созревание» можно несколькими способами: с помощью сухого тепла, наложением на гнойник повязки с мазью Вишневского или ихтиоловой мазью, листьев алоэ, каланхоэ, капусты, компрессов из тертой свеклы.
Как удаляют фурункул?
Если фурункул небольшой, то к нему приматывают повязку, пропитанную гипертоническим раствором хлорида натрия. При больших размерах — по краям раны налаживают швы.
Длительность – операции несколько минут. Благодаря анестезии пациент совершенно не ощущает боли и дискомфорта.
Если же произошло самопроизвольное вскрытие, то следует обратиться к доктору, чтобы он провел санацию.
Реабилитация
В послеоперационный период нужно избегать травмирования пораженной области. Чтобы ускорить заживление, рану обрабатывают мазью, оказывающей регенерирующими и бактерицидными свойствами. Каждый день делают перевязки. При необходимости врач может назначить антибактериальные препараты, которые вводятся перорально либо инъекционным путем.
Если соблюдать все рекомендации врача, то рецидив исключается, а рана заживает через 4-10 дней. Скорость рубцевания зависит от размеров фурункула и индивидуальных особенностей организма.
Удаление фурункула в Москве. Цена лечения
Стоимость удаления. Что входит в цену?
Что это?
Это заболевание, при котором воспаляется волосяной фолликул (другими словами, то место, из которого растет волос). Локализация – любое место тела, где есть волосы (конечности, тело, голова). Никогда не появляется на подошвенной поверхности кистей и стоп. Синонимы – чирей, нарыв. Нередко его путают с другими гнойничковыми поражениями кожи – нагноившейся атеромой, гидраденитом, инфицированным герпесом.
Причины, почему появляется?
Болезнь вызывают микроорганизмы. Наиболее частый возбудитель – золотистый стафилококк. Он может присутствовать как условно-нормальная микрофлора, не причиняющая каких-либо проблем. Но при определенном стечении обстоятельств – агрессивный штамм микробов, понижение иммунитета, входные ворота для инфекции – вызывает воспаление, а при отсутствии лечения – и последующее нагноение волосяного фолликула. При этом снижению иммунного ответа могут способствовать такие факторы, как переохлаждение, стресс (особенно в молодом возрасте), а входными воротами могут служить микротравмы (например, при бритье, расчесывании при зуде и т.п.). Вероятность появления чирия увеличивается при некоторых заболеваниях – сахарном диабете, гормональных нарушениях и др. В некоторых случаях точную причину появления выяснить не удается.
Итак, основные звенья развития болезни выглядят так:
Наличие агрессивного штамма микроорганизма
Входные ворота для инфекции
Дополнительные факторы –сахарный диабет, пренебрежение гигиеной и др.
Как выглядит? Симптомы, диагностика
Заболевание начинается с появления небольшого (до нескольких миллиметров) уплотнения. Оно обычно розового или красноватого цвета, слегка болезненно, напоминает обычный прыщ. Очень быстро (от нескольких часов до 1 – 2 дней) начинает нарастать воспаление – уплотнение (инфильтрат) увеличивается в размерах, нарастает покраснение и боль, может повышаться температура тела. В центре инфильтрата формируется черная точка – это омертвевшее основание волоса (т.н. гнойно-некротический стержень).
Диагноз ставится на основании клинической картины, в сомнительных случаях выполняют УЗИ.
Что дальше?
При отсутствии квалифицированной медицинской помощи ситуация может развиваться в двух направлениях.
Благоприятный вариант (редко): в области гнойно-некротического стержня происходит размягчение, стержень отторгается, таким образом инфильтрат дренируется, происходит самоизлечение. Есть некоторые особенности: во-первых, если гнойник вскрылся, т.е. из него начал выделяться гной, это еще не говорит об излечении, т.к. небольшого отверстия может быть недостаточно для адекватного дренирования. Во-вторых, нельзя пытаться выдавить гной, т.к. может произойти опорожнение не наружу, а вглубь тканей, что вызовет бурное распространение инфекции на подкожную клетчатку с формированием флегмоны.
Неблагоприятный вариант (чаще): воспалительные явления нарастают, процесс распространяется вглубь, под кожей формируется скопление гноя – это называется абсцедирующим фурункулом. Признаки:
Увеличение размеров инфильтрата
Нарастания гиперемии (покраснения)
Возможно общее недомогание, ознобы и другие проявления инотксикации
В некоторых случаях в процесс вовлекаются соседние волосяные фолликулы, тогда развивается карбункул – в центре инфильтрата происходит почернение (некроз) участка кожи, все вышеописанные симптомы нарастают.
Что делать? Как лечить?
Во избежание осложнений – абсцедирования, формирования карбункула, лечение должен проводить врач-хирург. Самолечение, применение народных средств в домашних условиях недопустимо и опасно. Особо предостеречь нужно от использования мази Вишневского, ихтиола – они дают парниковый эффект, стимулируя воспаление.
Консервативная терапия
При раннем обращении к врачу (в первые 2 – 3 дня) возможно консервативное лечение без операции – назначают антибиотики, полуспиртовые повязки, иммуномодуляторы. В некоторых случаях применяется обкалывание очага анестетиком в смеси с антибиотиком, что позволяет удалить гнойно-некротический стержень – видео ниже.
Удаление фурункула хирургическим путем
При неэффективности консервативных мероприятий и формировании абсцесса показана операция, которая выполняется амбулаторно, госпитализация не требуется.
Операционное поле обрабатываем антисептиком
Местная анестезия. Небольшим шприцем с тонкой иглой обкалываем анестетиком кожу. Чаще всего применяем иглу от инсулинового шприца – это обеспечивает минимальную болезненность при инъекции.
Вскрытие гнойника. Одноразовым скальпелем выполняем разрез. Мы стараемся выполнять минимальные по протяженности разрезы, но такие, которые обеспечат хороший доступ к гнойной полости и нормальное ее санирование при последующих перевязках.
Санация. После опорожнения, при помощи специального инструмента удаляем остатки гноя, омертвевшие ткани, после чего промываем очаг растворами антисепитиков.
Дренирование. Вмешательство завершаем установкой в остаточную полость марлевой турунды, пропитанной мазью на водорастворимой основе (левомеколь или пронтосан-гель). Это обеспечивает хороший отток, что важно для последующего очищения раны. При небольшом очаге допустимо дренирование не марлей, а полоской перчаточной резины.
Наложение повязки. На рану накладываем повязку с левомеколем. Повязка должна быть многослойной, т.к. в первые сутки она обильно промокает раневым отделяемым.
Послеоперационный период. Сразу после операции пациент идет домой. Сильных болей чаще не бывает, по требованию можно принимать анальгетики. Обязательно назначение антибиотика. На следующий день нужно прийти на перевязку. Как правило, требуется 2 – 3 визита к хирургу, потом можно делать их самостоятельно. Заживление раны происходит за 7 – 14 дней, в зависимости от величины абсцесса.
Куда обращаться?
В Москве, как и в любом другом мегаполисе, можно найти немало медицинских центров, где можно удалить фурункул. В государственных учреждениях помощь оказывают бесплатно, однако там бывает сложно попасть на прием, к тому же не во всех учреждениях все делают амбулаторно – скорее всего потребуется госпитализация на несколько дней. При выборе частной клиники нужно больше ориентироваться не на само учреждение, а на доктора, к которому Вы собираетесь обратиться. Врач должен иметь достаточный опыт работы. Неплохо, если он ранее трудился в отделении гнойной хирургии стационара. Ознакомьтесь с отзывами о хирурге на различных площадках в интернете.
Ценовая политика частных медцентров довольно разнообразна. Наибольшие цены характерны для сетевых поликлиник, а также клиник, рассчитанных на VIP-клиентов. При этом высокая стоимость никогда не гарантирует безупречное качество работы. За сногсшибательным антуражем и внешней респектабельностью может скрываться абсолютная некомпетентность в вопросах гнойной хирургии. Одна из особенностей сетевых клиник – назначение большого объема ненужных анализов и дополнительных исследований, что существенно увеличивает конечную стоимость чека.
Преимущества доктора Ельшанского И.В.
Опыт работы более 25 лет, к.м.н.
Операция в день обращения
Опыт работы в отделении гнойной хирургии ГКБ №4 г. Москвы
Мы не назначаем ненужных анализов и обследований
Низкие цены на услуги при высоком качестве
Мы не берем отдельную плату за анестезию, наложение повязок и т.п. – все включено в стоимость операции
Отсутствие очередей – прием по записи, вежливый и квалифицированный персонал
Удобное расположение, в 5 минутах пешком от метро Чистые пруды и Тургеневская
Внутренний ячмень на верхнем или нижнем веке глаза
Ячмень (латинское медицинское название – «гордеолум») является одним из наиболее распространенных в офтальмологической практике заболеваний. На земном шаре оно встречается повсеместно; симптоматика его хорошо известна, поскольку такое явление хотя бы раз в жизни постигало практически каждого человека.
Зудит, болит и краснеет веко, затем на нем формируется более или менее объемный бугорок с желтоватой центральной головкой, усиливается распирающая боль, слезотечение, чувство инородного тела и общего недомогания; может повыситься температура. Облегчение наступает через несколько дней со спонтанным вскрытием нагноившейся капсулы.
Многие пациенты не считают необходимым обращаться за медицинской помощью, предпочитая справляться с проблемой «внутренними ресурсами» и «народными методами», основу которых составляют различные прогревания и промывания. В поле внимания офтальмологов, таким образом, преимущественно попадают запущенные, осложненные, рецидивирующие и диагностически неясные случаи гордеолума.
Причины внутреннего ячменя на веке
С клинической точки зрения, ячмень представляет собой острое локальное гнойное воспаление инфекционной этиологии. В абсолютном большинстве случаев (как минимум, 95%) возбудителем является золотистый стафилококк. Благоприятными условиями для его внедрения и стремительного размножения являются ослабленный иммунитет, санитарно-гигиеническая небрежность, переохлаждение, фоновая соматическая или эндокринная патология, гельминтоз, демодекоз, гиповитаминоз, хронические инфекционные очаги в смежных с веком органах и тканях. Местом начала и протекания инфекционно-воспалительного процесса обычно являются потовые железы Молля или сальные железы Цейса, расположенные в ресничной зоне и выходящие устьями у ресничных оснований, а также собственно фолликулы ресниц. Ячмени с примерно равной частотой встречаются как на верхних, так и на нижних веках; иногда они появляются на обоих глазах одновременно.
Дифференциальная диагностика
Никаких диагностических сложностей для специалиста ячмень, как правило, не представляет. Существуют достаточно четкие критерии различий ячменя от, например, воспаления или злокачественной опухоли слезной железы, блефарита, конъюнктивита.
Халязион, – «градина», «узелок», «холодный ячмень», – собственно, ячменем не является вообще, поскольку представляет собой инкапсулированное скопление секрета мейбомиевой железы, который, не находя выхода наружу вследствие ее закупорки, прорывается в окружающую хрящевую ткань. До этого момента симптоматически, а затем внешне халязион действительно очень похож на остановившийся на пике развития гордеолум, отличаясь от него значительно большей длительностью существования на веке (иногда до года и более), большей плотностью при пальпации, безболезненностью и, в типичном «холодном» варианте, отсутствием гноя.
Вместе с тем, халязион может быть как следствием перенесенного истинного инфекционно-воспалительного ячменя, так и его причиной – при вторичном бактериальном инфицировании капсулы.
Что касается «внутреннего ячменя», то он изначально обусловлен заносом и внедрением инфекционного возбудителя в мейбомиеву (а не в цейсову) сальную железу.
Отличие от внешнего ячменя
Инфекционное воспаление мейбомиевой железы, или мейбомит, протекает, в целом, по сходному с типичным ячменем сценарию, однако имеет и собственную специфику. Симптоматика, как правило, развивается медленнее, но субъективно она болезненней; нередко опухают ближайшие лимфатические узлы, интенсивней головная боль, температура тела может достигать и превышать 38°С. При этом снаружи не видно характерного «кратера» – устья свищевого хода, хотя имеется локальная кистозная опухоль века. При исследовании внутренней, задней поверхности века, на конъюнктивальной слизистой оболочке такая центральная головка (или просвечивающееся нагноение), как правило, обнаруживается во всей очевидности.
Соответственно, вскрытие гнойного мешка и эвакуация содержимого происходит в сторону склеры и роговицы, что значительно опаснее в плане возможного осеменения и дальнейшего распространения инфекции на смежные с глазом структуры – вплоть до поражения мозговых оболочек. Отчасти поэтому, отчасти из-за большей вероятности осложнений, внутренний ячмень чаще приходится вскрывать путем несложной и короткой хирургической манипуляции в амбулаторных условиях, с последующей надежной антисептической обработкой в целях профилактики рецидива.
Лечение внутреннего верхнего или нижнего века
Особенности у детей
Вскрытие фурункула
В народе его часто называют чирьем, нарывом, а в среде врачей-хирургов — фурункулом. Это одно из самых распространенных гнойных заболеваний кожи. Возникает оно, когда бактерии, чаще всего стафилококки, проникают в сальную железу и волосяной фолликул (состоит из корня волоса и окружающей его сумки).
Когда тонкая кожа на верхушке лопается, отходит стержень из гноя и погибших клеток. После этого больной начинает чувствовать себя лучше.
Иногда болезнь протекает тяжелее, с нарушением общего самочувствия. Возникает слабость и недомогание, повышается температура тела, увеличиваются ближайшие к фурункулу лимфатические узлы.
Какую кожу больше всего любят фурункулы?
Фурункулы чаще всего возникают в местах, где много волос, сальных желез, особенно если эти участки кожи сильно потеют и часто трутся об одежду. Самые уязвимые части тела:
У мужчин фурункулы бывают чаще, чем у женщин, так как мужская кожа отличается более густой растительностью и высокой сальностью. Если говорить о возрастных группах, то риск повышен у подростков и молодых людей.
К возникновению фурункулов предрасполагают снижения иммунитета при хронических инфекциях и других заболеваниях, плохом питании, применении иммунодепрессантов, при ВИЧ. А также сахарный диабет, ожирение, экзема, угревая болезнь.
Если бактерии оказываются очень агрессивными, а защитные силы организма — ослабленными, гнойный процесс протекает в более тяжелых формах:
Чем опасен фурункул?
Обычно фурункулы проходят в течение 2-х недель, но если инфекция начинает распространяться в соседние ткани, это приводит к серьёзным осложнениям. Может возникнуть разлитое воспаление в жировой клетчатке — флегмона. Иногда она «расползается» на большие области тела, сильно ухудшает состояние человека, становится опасна для жизни. Может сформироваться полость с гноем — абсцесс.
Особенно опасны фурункулы на лице. Микробы могут проникнуть в сосуды, а по ним — в полость черепа, привести к менингиту, тромбозу венозных синусов.
Можно ли лечить фурункулы дома или нужно обратиться к врачу?
Зачастую с «чирьями» удается справиться в домашних условиях. Если фурункул небольшой, можно делать десятиминутные компрессы с куском теплой ткани — это поможет гною быстрее прорваться наружу.
Помните о двух важных моментах:
Обратитесь к врачу-хирургу, если:
Чем может помочь врач?
Хирург вскроет фурункул, промоет раствором антисептика, наложит повязку с лекарствами. Повязку нужно будет периодически менять. Обычно после этого заживление наступает быстро. Иногда нужен курс антибиотиков — но только по назначению врача, самодеятельность тут навредит.
Если фурункул находится на лице или успел вызвать осложнения, показано стационарное лечение — придется ложиться в больницу. Фурункулез тоже лечат в стационаре. Помимо хирургического лечения, при фурункулах применяют физиотерапию. Врач может назначить лечение инфракрасным излучением, лазером, ультрафиолетовыми лучами.
Иногда «маленький прыщик» способен стать причиной больших неприятностей. Для того чтобы защитить себя от них, лучше вовремя обратиться к врачу. Запишитесь на прием к хирургу в медицинском центре «ПрофМедЛаб» по телефону: +7 (495) 120-08-07.
Фурункул, карбункул и абсцесс кожи — лечение
Среди множества дерматологических и хирургических проблем особого внимания заслуживают фурункул и карбункул кожи. Ввиду кажущейся незначительности этих заболеваний на начальном этапе своего развития многие пациенты игнорируют первые симптомы, что во многих случаях приводит к достаточно серьезным последствиям, касающихся уже не только кожных покровов, но и всего организма. В статье мы подробно разберем, что такое фурункул и карбункул, в чем их отличия, почему и как их необходимо лечить, а также к чему приводит недооценивание всей серьезности этих заболеваний и затягивание с визитом к врачу.
Что такое фурункул
Фурункул – это гнойное воспаление волосяного мешочка.
Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
Факторами, способствующими развитию фурункула, являются:
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.






В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Лечение фурункула
На начальных этапах осуществляется преимущественно в домашних условиях, но в любом случае терапию назначает врач. В первую очередь, необходимо выявить и устранить основные причины фурункула, так как воспаление как самостоятельное заболевание возникает нечасто, соответственно необходим комплексный подход к решению проблемы. В противном случае, высока вероятность рецидивирования процесса в осложненных вариантах его течения.
В стадии инфильтрации, когда фурункул представляет собой только набухший узелок, достаточно обработки кожи антисептическими растворами и наложения компрессов со специальными мазями.
Если же имеется гнойное содержимое, стоит обратиться к специалисту. В этом случае проводится хирургическое вскрытие, затем удаление гнойного стержня или дренирование ранки турундой со специальным раствором и наложение повязки. Хорошим эффектом обладает физиолечение, ультрафиолетовое облучение.
В случае развития фурункулеза целесообразны антибиотико- и витаминотерапия, а также лечение сопутствующих заболеваний.
Фурункул на лице, особенно в области носогубного треугольника или на носу, необходимо лечить в стационаре, так как инфекция ввиду анатомических особенностей может перейти на оболочки мозга.
Конкретную схему лечения фурункула врач подбирает индивидуально для каждого пациента с учетом стадии развития воспаления, его локализации, а также особенностей организма.
Что такое карбункул
Карбункул – это воспаление нескольких волосяных луковиц, сальных желез и окружающей их подкожно-жировой клетчатки.
Типичными местами развития патологического процесса являются: задняя поверхность шеи, лопатки, поясница, верхняя область ягодиц и передняя поверхность бедер.
Непосредственная причина и предрасполагающие факторы возникновения карбункула такие же, как и у фурункула. Способствовать развитию заболевания могут также повышенная потливость, ожирение, работа в пыльных и жарких условиях.
Зачастую карбункул является прямым следствием плохо излеченного фурункула.
Патологический процесс развивается следующим образом: вначале наблюдается выраженный болезненный отек с покраснением, достигающий в диаметре 5-10 см. Затем через 1-2 дня происходит отслоение эпидермиса, и видны несколько гнойных очагов в виде пчелиных сот. Воспаление сопровождается подъемом температуры до 39 °С, ознобом, головной болью, слабостью.


Лечение карбункула
В этом случае требуется оперативное вмешательство – вскрытие крестообразным разрезом с последующим удалением гнойного содержимого, тщательным промыванием и обработкой раны. Все это проводится в условиях стационара.
Общая терапия карбункула включает в себя антибиотикотерапию, болеутоляющие, препараты для устранения интоксикации организма, витамины и иммуномодуляторы. Рекомендуется также соблюдение назначенной специалистом диеты и обильное для более быстрого восстановления.
При отсутствии должного лечения карбункула высок риск развития более грозного осложнения – абсцесса кожи.
Абсцесс кожи
Это гнойная полость, ограниченная от здоровых тканей пиогенной (гнойной) оболочкой, процесс развития которой сопровождается выраженной интоксикацией организма (высокой температурой, ознобом, резкой слабостью).
Кроме выше упомянутого стафилококка, возбудителями могут выступать также стрептококк, кишечная и синегнойная палочка.
Симптомы абсцесса кожи зависят от причин развития процесса, его локализации и площади поражения. Сначала появляется отек и покраснение участка кожи с местным повышением температуры. Затем происходит разрастание размеров пораженной области, в центре которой начинает скапливаться гной, а по мере увеличения его количества появляется характерные для абсцесса желтизна, болезненность и чувство распирания. После этого размеры патологического очага изменяются незначительно, однако общее состояние продолжает быстро ухудшаться. Кроме того, в зависимости от расположения гнойная полость влияет и на функциональность организма. Например, при поражении бедра очень болезненна становится обычная ходьба, а в запущенных случаях – даже просто попытки движения ногой.
При отсутствии квалифицированной медицинской помощи абсцесс может вскрыться самостоятельно, при этом общее состояние заметно улучшается. Однако в данном случае благополучный исход самостоятельного заживания является редкостью – зачастую наблюдаются серьезные последствия.



Осложнения абсцесса:
Адекватное и эффективное лечение возможно только в условиях стационара. На начальных стадиях возможны консервативные методы, при наличии гноя – хирургическое вмешательство аналогично принципам лечения карбункула.
Профилактика фурункула, карбункула, абсцесса кожи
Чтобы снизить риск развития перечисленных гнойных воспалений. достаточно соблюдения ряда несложных рекомендаций: