Особенности острого аппендицита у беременных
Острый аппендицит- патология, в основе которой лежат острые формы воспаления червеобразного отростка кишечника. Гормоны и белки, синтезируемые в плаценте, обладают иммунодепрессивным действием, тем самым создавая предпосылки для обострения хронического аппендицита.
Острый аппендицит чаще наблюдается на ранних сроках беременности, его проявления не отличаются от таковых вне беременности. Обычно начинается с болей в верхней части живота (в области желудка), тошноты, рвоты съеденной пищей, повышения температуры тела. Затем боль спускается и локализуется в правой части передней брюшной стенки. В зависимости от расположения аппендикса- в правой повздошной, боковой области или правом подреберье. Боль носит постоянный характер, постепенно усиливается. В общем анализе крови находят повышение СОЭ, нейтрофильный лейкоцитоз.
Для второй половины беременности характерна стертая симптоматика заболевания.
Особенности течения:
Необходимо производить дифференциальную диагностику острого аппендицита у беременных с рядом заболеваний: мочекаменная болезнь, острый пиелонефрит, кишечная непроходимость и другие.
Диагностика
Постановка диагноза часто вызывает затруднения и без беременности. Поэтому для диагностики необходима консультация квалифицированного хирурга, а также использование дополнительных методов: ультразвуковое исследование и в исключительных случаях- диагностическая лапароскопия.
Лечение и осложнения
Лечение любой формы аппендицита только хирургическое. Способы и объем хирургического вмешательства определяется индивидуально, в зависимости от конкретной ситуации. Беременность сохраняется, роды показаны естественные.
Возможные осложнения при остром аппендиците у беременных: отслойка нормально расположенной плаценты с развитием обильного кровотечения. В таких случаях выполняют кесарево сечение, удаление матки с трубами и удаление червеобразного отростка. После такой операции показана антибактериальная терапия.
Как удаляют аппендицит беременным
Цель исследования: оптимизация хирургической тактики при остром аппендиците у беременных, при больших сроках беременности, путем использования лапароскопических и миниинвазивно-ассоцированных вмешательств.
Клинический материал составили 65 беременных женщин, оперированных по поводу острого аппендицита, с использованием лапароскопических технологий, за период с 2006 по 2015 годы в ГБУЗ РБ «БСМП» г.Уфа и МБУЗ «ГКБ№8» г.Уфа. По срокам беременности 19 женщин были оперированы в первом триместре беременности, 41 во втором и 5 в третьем триместре беременности. У 16 женщин, при диагностической лапароскопии, острый аппендицит был исключен; у 4 выявлена внематочная беременность (2 женщинам выполнено лапароскопическое удаление плодного яйца и 2 беременным тубэктомия). У 8 беременных выявлен острый мезентериальный лимфоаденит. У 4 женщин при диагностической лапароскопии острой хирургической патологии найдено не было. У 49 был выявлен острый аппендицит. При этом, у большинства беременных диагностировано флегмонозное изменение червеобразного отростка, а у 3 – гангренозный аппендицит. Конверсия была выполнена 5 женщинам. Причинами конверсии явились: инфильтрат и тифлит (1) и третий триместр беременности (4). Методика диагностической лапароскопии при маточной беременности заключалась в следующих этапах: под общим обезболиванием, после обработки операционного поля, в левой подреберной области устанавливали 10 мм троакар, вводили лапароскоп, накладывали карбоксиперитонеум. С целью ревизии брюшной полости, устанавливался второй 10 мм троакар, в правом подреберье. Данное расположение портов позволяло получить обзор, обеспечить визуализацию пространства для введения инструментов. Для обеспечения лучшей визуализации использовали 30 градусную оптику. Использование двух одинаковых 10 мм портов позволяло, при необходимости, менять расположение лапароскопа в брюшной полости, для лучшей визуализации. После наложения пневмоперитонеума, операционный стол переводили в положение Тренделенбурга с латеропозицией справа, для обеспечения лучшего обзора правой подвздошной области (Рис.1). Для ревизии использовали атравматический 10 мм зажим Бэбкок с широкими закругленными браншами, которым приподнимали и отводили беременную матку вверх и влево. При исключении диагноза острого аппендицита и другого неотложного хирургического заболевания, пневмоперитонеум устраняли, накладывали швы на троакарные раны.
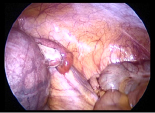
Рис.1 Диагностическая лапароскопия при маточной беременности 16 недель – червеобразный отросток хорошо визуализируется, доступен для манипуляций
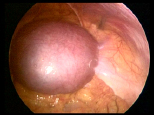
Рис.2 Диагностическая лапароскопия при маточной беременности 20 недель – червеобразный отросток закрыт маткой, выходящей за уровень гребней подвздошных костей, требуется отведение матки для обеспечения визуализации
При постановке диагноза острый аппендицит на диагностической лапароскопии, обсуждаются показания к выполнению дополнительной лапароскопичекой аппендэктомии. В данном случае, третий 10 мм троакар устанавливали в эпигастральной области справа от круглой связки печени. В данный порт устанавливали лапароскоп, а порты в подреберных областях становились манипуляционными. Для пересечения брыжейки червеобразного отростка использовали 5 или 10 мм лапароскопический инструмент Лига-Шу, червеобразный отросток перевязывался двумя лигатурами Рёдера и пересекался. Культя обрабатывалась электрокоагуляцией. Отсеченный аппендикс извлекался из брюшной полости в гильзе троакара правой подреберной области. При выполнении лапароскопических операций, в случае маточной беременности больших сроков, возникают сложности, обусловленные изменением анатомического взаиморасположения органов брюшной полости. Беременная матка занимает всю полость малого таза, а при сроках 25 недель и более выходит за уровень гребней подвздошных костей, достигая параумбиликальной области и выше, но при этом матка располагается спереди от кишечника (Рис. 2). Таким образом, изменяются все традиционные основные параметры выполнения лапароскопической операции из-за анатомических особенностей беременных. В частности, возникают трудности доступа, визуализации и манипуляции. При выполнении лапароскопического доступа, в случае маточной беременности больших сроков (25 недель и больше), осложняется установка первого троакара. Так как беременная матка, при сроках 25 недель и более, располагается почти до параумбиликальной области, то установка первого порта в пупочной области представляется не безопасной, и не обеспечивает полноценной визуализации. При размерах матки, не выходящих за уровень гребней подвздошных костей, диагностическая лапароскопия является безопасной и высокоинформативной. При этом, правая подвздошная область полностью хорошо визуализируется, а также сохраняется проведение манипуляций по диссекции, мобилизации, перевязке и отсечения аппендикса. При расположении матки до параумбиликальной области, возникает ограничение обзора и визуализации правой подвздошной области. Требуется отведение вверх и влево беременной матки для визуализации аппендикса, но тем не менее, манипуляции на аппендиксе становятся ограниченными, требуется установка дополнительного порта и отведение матки. Вследствие данных требований, возникает сложность в манипуляции инструментами, происходит «фехтование» инструментами. Поэтому, в данном случае, проведение лапароскопической апппендэктомии становится нецелесообразным. При размерах матки выше пупка, возникают сложности с осмотром и визуализацией правой подвздошной области и аппендикса. Выведение отростка для осмотра возможно только при типичном его расположении, зачастую визуализируется только часть отростка. В данном случае целесообразным становится проведение лапароскопически дополненной аппендэктомии (ЛДА). На первом этапе, во время диагностической лапароскопии уточняли диагноз, далее, определяли локализацию червеобразного отростка, оценивали характер и распространенность воспалительных изменений в брюшной полости и местные условия оперирования. При мобильном червеобразном отростке, с отсутствием грубых воспалительных сращений отростка с окружающими органами и тканями, выполняли экстракорпоральную аппендэктомию из мини-доступа (2-й этап). Для выполнения ЛДА использовали доступ длиной 2,0–3,0 см, в проекции купола слепой кишки, с мобилизацией париетальной брюшины и ее подшиванием к марлевым салфеткам, для отграничения операционной раны. Аппендэктомию осуществляли с полным или частичным извлечением червеобразного отростка из брюшной полости и традиционным погружением культи отростка кисетным и Z-образным швами. Операцию заканчивали послойным ушиванием минилапаротомной раны.
Обобщая накопленный опыт использования эндовидеохирургических вмешательств, мы пришли следующим выводам:
Использование лапароскопии на диагностическом этапе оправдано во всех сроках беременности, что позволяет сократить продолжительность динамического наблюдения. Появляется разрешение дилеммы – острый аппендицит или другая патология, в результате чего, уменьшается число «напрасных» аппендэктомий.
При развитии острого аппендицита в I-м и во II-м триместре, лапароскопическая аппендэктомия, при наличии опытного специалиста, может быть методом выбора.
Наиболее целесообразно, применение комбинированных минимальноинвазивных ассоциированных операций при остром аппендиците в конце II – го и начале III – го триместра беременности в виде диагностической лапароскопии, и выполнение основного этапа операции с использованием инструмента мини-ассистент. Данный метод идёт как альтернатива традиционной тактике, и обеспечивает минимальную травматичность при оперативном лечении. При этом, устраняются отрицательные влияния карбоксиперитонеума, а также уменьшается время оперативного лечения, что благоприятно сказывается на послеоперационном периоде беременных.
Беременность и аппендицит: как быть?
Аппендицитом врачи называют воспаление аппендикса – или червеобразного отростка, полого органа, отходящего от слепой кишки. Смело можно сказать, что аппендицит является самым распространённым острым заболеванием органов брюшной полости.
Причины
Отмечено, что такое сочетание, как аппендицит и беременность, встречается несколько чаще, чем это же заболевание у небеременных женщин. С чем это связано? Сказать трудно, так как причины развития заболевания до сих пор точно не установлены. Самая распространенная теория утверждает, что воспаление аппендикса связано с закупоркой прохода между червеобразным отростком и слепой кишкой.
Например, закупорка может произойти из-за формирования копролитов – мелких каловых камней. Как следствие, ухудшается кровообращение в аппендиксе, начинается его воспаление. Соответственно, во время вынашивания ребенка добавляется еще один фактор риска: увеличивающаяся матка смещает и оказывает давление на практически все органы брюшной полости, в том числе и червеобразный отросток. Итогом может стать нарушение кровоснабжения и условия для нарушенной эвакуации содержимого аппедикса.
Этапы болезни
Главная опасность этого заболевания заключается в стремительном развитии. Всего 2 суток занимает развитие от легкой стадии до полного разрушения аппендикса. Выделяют четыре стадии заболевания:
Признаки заболевания
Признаки аппендицита при беременности должна знать каждая женщина, и при их обнаружении, как можно быстрее обратиться к врачу. Ситуация осложняется тем, что на фоне «интересного» положения признаки могут быть выражены недостаточно ярко.
Кроме того, ощущения женщины будут напрямую зависеть от срока беременности, степени поражения органа и его расположения в брюшной полости. Растущая матка неизбежно смещает отросток с его привычного места – правой подвздошной области. Как правило, в начальной стадии аппендицит при беременности имеет следующие проявления: боль в верхней части живота с постепенным смещением в правую подвздошную область. Характерны для этого состояния также тошнота и рвота. Скорее всего, в положении лежа на правом боку боли будут усиливаться.
Допустим, вы заподозрили у себя аппендицит при беременности, что делать? Следует немедленно вызывать скорую!
Вопросы диагностики
Диагностировать аппендицит при беременности довольно сложно. Существует не так уж много достоверных методов исследования. Осмотр всегда начинается с пальпации, которая позволяет установить локализацию боли.
Затем делают анализ крови на лейкоциты, СОЭ. Наличие воспалительного процесса всегда выражается повышением лейкоцитов. Впрочем, так выражается абсолютно любое воспаление, поэтому однозначного ответа этот анализ не дает. Это же касается и исследования мочи. Дело в том, что на результат этого анализа могут повлиять патологические изменения в почках или мочевом пузыре.
Более или менее точные результаты может дать УЗИ, при условии, что аппендикс удастся разглядеть. Однако более чем у половины женщин сделать этого не получается. Остается только один метод – лапароскопия. В этом случае делают прокол брюшной стенки и в брюшную полость вводят лапароскоп – тонкий, от 3 до 5 мм в диаметре, инструмент с оптической системой, которный подключен к видеокамере. Он позволяет детально осмотреть любой орган, при необходимости, в брюшную полость через такие же проколы вводят инструменты для выполнения операции.
Лечение
Хирургическое удаление воспаленного органа при беременности – это единственный возможный метод лечения. Делается это либо через разрез, либо, что гораздо лучше, методом лапароскопии. Плюсы этой операции в меньшей болезненности, меньшем времени восстановления, да и с косметической точки зрения три небольших прокола образуют куда меньшие шрамы, чем большой разрез.
Квалифицированное удаление аппендицита при беременности – одна из услуг центра «Папа, мама и малыш». Опытные специалисты проконсультируют по любым вопросам.
Аппендицит при беременности
Аппендицит при беременности — это острое или хроническое воспаление червеобразного отростка, возникшее у женщины во время гестации, в родах или сразу после них. Проявляется внезапной постоянной или приступообразной болью разной интенсивности в правых отделах живота, повышением температуры, тошнотой, рвотой. Диагностируется с помощью физикального осмотра, трансабдоминального УЗИ, лабораторных исследований крови, экстренной диагностической лапароскопии. Лечение оперативное с удалением аппендикса и последующей терапией для предупреждения осложнений и возможного прерывания беременности.
МКБ-10
Общие сведения
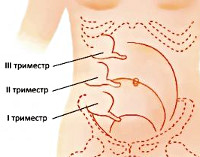
Острый аппендицит является наиболее распространённой абдоминальной хирургической патологией у беременных. Он выявляется у 0,05-0,12% женщин, вынашивающих ребёнка. Заболеваемость воспалением аппендикулярного отростка при беременности несколько выше, чем у небеременных. До 19-32% случаев острого аппендицита возникает в 1-м триместре, 44-66% — во 2-м, 15-16% — в 3-м, 6-8% — после окончания родов. Отмечаются спорадические случаи воспаления аппендикса в родах.
Актуальность рассмотрения аппендицита при гестации как особой разновидности заболевания обусловлена стёртостью клинической картины и его выявлением на поздних деструктивных стадиях, когда прогноз для матери и ребёнка ухудшается. Так, у беременных гангренозная форма воспаления наблюдается в 5-6 раз, а перфоративная — в 4-5 раз чаще по сравнению с небеременными женщинами. Именно деструктивные варианты зачастую провоцируют прерывание гестации и гибель плода.
Причины
Аппендицит при беременности возникает за счёт патологической активации смешанной микрофлоры, которая обитает в просвете кишечника. Возбудителями заболевания обычно становятся анаэробные неспорообразующие бактерии (кокки, бактероиды), реже — стафилококки, энтерококки, кишечные палочки. При беременности существует ряд дополнительных факторов, способствующих развитию аппендицита:
Патогенез
В развитии аппендицита во время беременности играет роль сочетание окклюзивных и неокклюзивных механизмов. Почти в двух третях случаев заболевание начинается с нарушения оттока содержимого аппендикса из-за запоров, перегиба и гиперплазии лимфоидной ткани. У части беременных аппендицит становится результатом ишемии смещённого отростка. Постепенное растяжение стенок органа под давлением скапливающейся слизи, выпота и газов делает его уязвимым для повреждения микроорганизмами, обитающими в кишечнике. Ситуация усугубляется нарушениями кровоснабжения, возникшими в результате смещения и растяжения органа, а также изначально высокой вирулентностью флоры на фоне снижения иммунитета.
Под действием токсинов, массово производимых микроорганизмами, изъязвляется слизистая оболочка отростка (первичный аффект Ашоффа). В ответ на действие инфекционных агентов начинается локальная воспалительная реакция с выделением большого количества интерлейкинов и других медиаторов. Сначала процесс воспаления локализуется в червеобразном отростке, однако деструкция мускульного слоя приводит к разрыву органа и вовлечению брюшины. Особенностью аппендицита при беременности является более быстрая генерализация за счёт смещения аппендикса и иммунных нарушений.
Классификация
Систематизация форм заболевания у беременных соответствует общеклинической классификации, используемой отечественными абдоминальными хирургами. В её основу положены критерии остроты патологии, наличия осложнений и особенностей морфологических процессов, происходящих в аппендикулярном отростке. По скорости развития, длительности и выраженности симптоматики различают острый и хронический (первичный или рецидивирующий) аппендицит. С клинической точки зрения важно учитывать морфологические формы заболевания, которые фактически являются стадиями его развития. Выделяют такие варианты воспаления, как:
Сравнительное учащение деструктивных флегмонозной и гангренозной форм аппендицита в гестационном периоде по отношению к основной популяции связано с более поздним обращением за медицинской помощью при стёртой клинической симптоматике. Для более точного прогнозирования и выбора хирургической тактики при беременности обоснованным является выделение осложнённых вариантов воспаления, при которых формируются периаппендикулярный и другие абсцессы брюшной полости, развиваются перитонит, периаппендицит, пилефлебит, абдоминальный сепсис.
Симптомы аппендицита
В I триместре признаки заболевания практически такие же, как и вне периода беременности. Пациентка обычно ощущает внезапную режущую боль справа в подвздошной области, которая носит постоянный или приступообразный характер, может иррадиировать в низ живота и поясницу. Иногда болевые ощущения сначала возникают в эпигастрии и лишь потом перемещаются в типичное место. Возможны тошнота, рвота, разовое расстройство стула, вздутие живота, гипертермия, напряжение брюшных мышц, ощущение нехватки воздуха. Позднее обращение к специалисту может быть обусловлено объяснением диспепсических расстройств ранним токсикозом, а тазовых болей — угрозой выкидыша.
Специфика проявлений заболевания во II-III триместрах связана со смещённым расположением аппендикса, менее выраженным болевым синдромом и растянутостью мышц передней стенки живота, усложняющей выявление симптомов раздражения брюшины. Болевой синдром чаще умеренный, большинство пациенток связывают его с развивающейся беременностью. Обычно боль локализована в правой части живота ближе к подреберной области.
Наблюдается субфебрильная температура, иногда возникает тошнота и однократная рвота. Напряжение растянутых мышц улавливается с трудом. Из всех перитонеальных симптомов более выражены симптомы Образцова (усиление болезненности в правой подвздошной области при поднятии выпрямленной правой ноги) и Бартомье-Михельсона (усиление болевых ощущений при пальпации слепой кишки в положении беременной на левом боку). В целом, в отличие от аппендицита у небеременных, клиническая картина чаще бывает нетипичной, что осложняет диагностику.
В родах патология наблюдается крайне редко, отличается неблагоприятным течением. Характерный для аппендицита болевой синдром и напряжение мускулатуры живота маскируются схватками. Воспаление аппендикса можно заподозрить по гипертермии, ослаблению или дискоординации родовой деятельности, сохранению и даже усилению боли в правой половине живота в межсхваточном периоде. После родов обычно отмечается типичное течение аппендицита с возникновением боли, тошноты, рвоты и повышением температуры. Однако мышечное напряжение менее выражено, поскольку мускулатура живота ещё не полностью восстановила тонус после беременности.
Осложнения
Несвоевременная диагностика острого аппендицита и промедление с удалением воспалённого аппендикса приводят к перфорации отростка и развитию осложнённых форм болезни — перитонита с тяжёлой интоксикацией, пилефлебита, абсцессов брюшной полости, септического шока. Раздражение беременной матки воспалительными метаболитами и образовавшимися спайками, лихорадочное состояние, повышение внутрибрюшного давления, инструментальные травмы, психоэмоциональный стресс в 2,7-3,2% случаев провоцируют выкидыш на ранних гестационных сроках и преждевременные роды — на поздних.
После аппендэктомии возрастает риск отслойки нормально расположенной плаценты, внутриутробного инфицирования плода, развития хориоамнионита, гипоксии плода, аномалий родовой деятельности, гипотонических кровотечений в родах и послеродовом периоде. Гибель ребёнка при неосложнённых формах аппендицита, по данным разных акушеров-гинекологов, наблюдается в 2-7% случаев, при разрыве отростка она увеличивается до 28-30%, а при перитоните достигает 90%. Материнская смертность при остром воспалении аппендикса составляет 1,1%, что в 4 раза больше, чем у пациенток без беременности.
Диагностика
Правильный диагноз аппендицита на догоспитальном этапе устанавливается лишь в 42,9% случаях заболевания, у остальных больных предполагается угроза прерывания беременности. Поздняя диагностика и несвоевременное выполнение операции ухудшают прогноз воспаления. Физикальное обследование у беременных менее информативно. При использовании традиционных методов постановки диагноза у пациенток с возможным аппендицитом необходимо учитывать ряд особенностей, обусловленных спецификой гестационного периода:
С учётом клинических данных и результатов исследований острый аппендицит, возникший при беременности, удаётся вовремя выявить в 57,0-83,5% случаев. В зависимости от гестационных сроков дифференциальную диагностику аппендицита проводят с ранним токсикозом, угрозой выкидыша, внематочной беременностью, пиелитом беременных, перекрутом ножки кисты яичника, острым гастритом, прободением язвы желудка или двенадцатиперстной кишки, холециститом, панкреатитом, почечной коликой, пиелонефритом. К ведению беременной с подозрением на воспаление аппендикса обязательно подключают хирурга. По показаниям пациентку консультируют гастроэнтеролог, гепатолог, уролог, нефролог, анестезиолог-реаниматолог.
Лечение аппендицита при беременности
При выявлении у беременной признаков воспаления аппендикулярного отростка показана срочная госпитализация и выполнение аппендэктомии вне зависимости от гестационного срока. Длительность наблюдения за пациенткой не должна превышать 2 часов, за которые необходимо провести дифференциальную диагностику и определиться с объёмом оперативного вмешательства. Основными терапевтическими целями при аппендиците у беременной являются:
Прогноз и профилактика
Прогноз аппендицита зависит от времени его выявления, срока гестации, скорости принятия решения о проведении операции и правильности сопровождения беременности в послеоперационном периоде. Чем позже начато лечение, тем выше вероятность потери ребёнка и осложнённого течения аппендицита. При увеличении гестационного срока возрастает вероятность летального исхода у беременной, после 20 недели частота прерывания гестации повышается в 5 раз.
Хотя первичная профилактика аппендицита детально не разработана, в период беременности рекомендована коррекция диеты для обеспечения хорошего пищеварения и предупреждения возможных запоров, соблюдение режима питания с исключением перееданий, достаточная двигательная активность, своевременное лечение хронических заболеваний ЖКТ. При внезапном появлении любых необычных болевых ощущений в животе необходима срочная консультация специалиста в сфере абдоминальной хирургии или акушерства и гинекологии для ранней диагностики заболевания и профилактики осложнений.