Точность методов определения патологий плода на ранних сроках беременности
Клиническая картина хромосомных патологий:
Хромосомные аномалии одна из самых актуальных проблем здравоохранения, по данным ВОЗ:
По состоянию на 2021 год в России применяется несколько методов определения генетических патологий плода:
Ранний пренатальный скрининг
Инвазивная диагностика
Неинвазивное пренатальное тестирование
Ранний пренатальный скрининг
Или по другому комбинированный скрининг I триместра. В России широкое применение РПС по международному стандарту было инициировано Минздравсоцразвития России только в 2009 г. с поэтапным внедрением нового алгоритма диагностики хромосомных патологий плода в субъектах страны в период с 2010 по 2014 [1].
Данный вид диагностики был разработан фондом медицины плода (FMF) и подразумевает под собой проведение ультразвукового исследования и анализа сывороточных маркеров материнской крови (бетта-ХГЧ и PAPP-A). Расчет риска, с учетом индивидуальных особенностей беременной (возраст матери и срок беременности) происходит с помощью унифицированной программы “Astraia” (Астрайя).
Каждая беременная женщина, которая встает на учет знает, что данный вид скрининга предстоит ей в период с 11 до 14 недель. По результатам скрининга женщина может получить как низкий риск рождения ребенка с патологией, так и высокий (граница 1:100).
Какова же точность скрининга I триместра, который проводят каждой беременной женщине в России:
Стоит отметить что 20% детей рожденных с синдромом Дауна (с трисомией 21) были рождены в группе низкого риска. [3]
Также сравнительный анализ показал, что комбинированный скрининг эффективнее исследования только биохимических или ультразвуковых маркеров (87% вместо 71%) [4].
Инвазивная пренатальная диагностика
Данный вид диагностики включает в себя процедуру забора разного вида биоматериала (в зависимости от срока беременности) из полости матки с помощью пункции под контролем УЗИ. Среди беременных процедуру часто называют “прокол”, длительность процедуры (подготовки и самой пункции) от 5 до 7 минут.
У инвазивной пренатальной диагностики есть свои ограничения и риски осложнений [5]:
По данным FMF риски Скидка 50% на тест ДНК отцовство
ООО «Медикал Геномикс» Лицензия № ЛО-69-01-002086 от 06.10.2017
Юр. адрес: г. Тверь, ул. Желябова, 48
ООО «Лаб-Трейдинг», ИНН: 6950225035, ОГРН: 1186952017053, КПП:695001001
Юр. адрес: г. Тверь, ул. 1-Я За Линией Октябрьской Ж/Д, 2, оф. 22
Скрининги во время беременности: что это и зачем нужны?
Период беременности у женщины разбит на триместры, и для каждого триместра характерны ряд обследований, которые позволяют выяснить состояние здоровья плода и соответствие его развитие нормам, так вот комплекс таких исследований, анализов и тестов обозначается термином «скрининг».
«Скрининг» в переводе с английского обозначает «отбор» или «сортировка».
Если рассматривать скрининг при беременности, то при данных обследованиях мы можем получить информацию о риске возможных генетических отклонений и других аномалий в развитии плода.
Всемирной Организацией Здравоохранения (ВОЗ) рекомендовано проводить перинатальный (дородовый) скрининг для каждой женщины.
Всего во время беременности проводится 3 скрининга.
В первом триместре проводят ультразвуковое исследование на сроке 11-14 недели и биохимические маркеры крови. Оптимальным сроком для УЗИ специалисты считают 12-13 недель. В этом сроке можно точно установить срок беременности, провести изучение эмбриона, осмотреть хорион и определить наличие тонуса матки, а так же состояние яичников. Специалист определяет степень развития головного мозга и позвоночника у ребенка. Важным моментом при исследовании является измерение толщины воротникового пространства, чем больше толщина этого пространства, тем вероятнее наличие патологии (в норме не должна превышать 2 мм). Еще один важный УЗ-признак исследования в 1 триместре является длина костей носа. Носовая кость считается патологичной, если ее длина меньше нормы (в норме не менее 2-х мм).
Биохимический анализ крови при беременности сдают из вены натощак. Основными показателями являются: свободный бета-ХГЧ (хорионический Гонадотропин человека) и РАРР-А (плазменный протеин, ассоциированный с беременностью). Изменение данных показателей в крови может свидетельствовать о хромосомных мутациях у плода, вероятности самопроизвольного выкидыша, регресса беременности, синдроме Дауна.
Скрининг при беременности второго триместра проходят все женщины, оптимальный срок проведения с 16-20 неделю. Исследования в данном сроке дает возможность выявить патологию и пороки внутриутробного развития плода и состоит из 2-х частей: биохимический анализ крови и УЗИ плода.
УЗИ дает нам возможность оценить состояние «скелетного» строения плода и развитие всех внутренних органов, выявить маркеры хромосомных абераций (ХА), состояние плаценты, пуповины, количество околоплодных вод, состояние ш/матки.
Биохимический скрининг в настоящее время проводится редко, т.к. он менее эффективен, чем биохимический скрининг первого триместра.
На УЗИ определяется положение плода и предлежащая часть, оценивается функциональность плаценты, предполагаемая масса плода и принимается решении о методе родоразрешения.
Кардиотокография (КТГ) плода – это исследование, которое регистрирует частоту сердечных сокращений (ЧСС) и тонус матки. В норме ЧСС плода составляет от 120 до 160 ударов в минуту. Урежение или учащение сердцебиения так же говорит нам о патологическом состоянии плода.
Экспертные скрининговые исследования во время беременности имеют право проводить только клиники и диагностические центры с лицензией на данный вид деятельности, специально подготовленным квалифицированным персоналом и имеющие надлежащее оборудование. Будьте внимательны!
Направление
Гинекология
Власов Роман Сергеевич
Гладкова Ольга Викторовна
Новоселова Анна Александровна
Что такое пренатальный скрининг?
Практически каждая беременная женщина что-то слышала о скриниге и смутное представление для чего он нужен? Многим это словосочетание кажется пугающим и вызывает столь ненужные страхи и тревогу.
Для начала необходимо четко разобраться в понятиях: скрининг-система первичного обследования групп клинически бессимптомных лиц с целью выявления заболевания. Риск- сочетание вероятности и последствий наступления негативных событий.
Пренатальный- скрининг, проводимый во время беременности. Для чего? С целью выявления возможных генетических отклонений у плода. Риски каких генетических заболеваний оцениваются: Дауна, Эдвардса, Патау, Тернера, наиболее часто встречающихся. По определенным биохимическим параметрам (РАРР-А, В-ХГЧ, свободный эстрадиол) оценивают риск возможных генетических отклонений.
Ставший уже классическим, стандартный биохимический пренатальный скрининг, который женщина проходит в женской консультации. Остановимся подробно на нем, разберем поэтапно и трактовку результатов. И на том, что может повлиять на результаты непосредственного биохимического скрининга, как к ложноположительным, так и ложноотрицательным результатам. Скрининг первого триместра беременности – это комплекс диагностических исследований, применяемых у беременных женщин на определенном сроке беременности, для выявления грубых пороков развития плода, а также наличия или отсутствия косвенных признаков патологий развития плода или генетических аномалий. Допустимый срок для проведения скрининга 1 триместра – это 11 недель – 13 недель и 6 дней (см. калькулятор расчета срока беременности по неделям). Ранее или позднее скрининг не проводится, так как в таком случае полученные результаты не будут информативными и достоверными. Наиболее оптимальным сроком считается 11-13 акушерских недель беременности. Этапы: УЗИ экспертного уровня и сдача крови в тот же день, допускается проведение УЗИ накануне. Естественно, кровь сдается натощак. Какие параметры исследуются РАРР-А и В-ХГЧ-гормоны беременности! После получения результатов, врач оценивает их, рассчитывая МоМ-коэффициент.
Данный коэффициент показывает отклонение уровня показателей у данной женщины от средней нормальной величины.
В норме МоМ-коэфициент составляет 0,5-2,5 (при многоплодной беременности до 3,5). И вот получаете результат, в лучшем случае через неделю. Неделя ожидания, беспокойства! Что может повлиять на результаты непосредственно биохимического скрининга- это как факторы самой женщины-курение, прием лекарственных препаратов, течение беременности с осложнениями, так и организационные факторы, например, доставка биологического материала в лабораторию. Исходя из полученных показателей, рассчитывается риск наличия хромосомной патологии. Если риск по результатам этих исследований высокий, то предлагают провести амниоцентез. Это взятие околоплодных вод для проведения более точной диагностики.
В особо трудных случаях может потребоваться кордоцентез – взятие пуповиной крови на анализ. Также могут использовать биопсию ворсин хориона. Все эти методы являются инвазивными и сопряжены с рисками для матери и плода. Поэтому решение о их проведении решается женщиной и ее врачом совместно, с учетом всех рисков проведения и отказа от процедуры.
Биохимический скрининг первого триместра беременности.
Проводится этот этап исследования обязательно после УЗИ. Это важное условие, потому что все биохимические показатели зависят от срока беременности вплоть до дня. Каждый день нормы показателей изменяются. А УЗИ позволяет определить срок беременности с той точностью, что и необходима для проведения правильного исследования.
На момент сдачи крови, у вас уже должны быть результаты УЗИ с указанным сроком беременности исходя из КТР. Также на УЗИ может выявиться замершая беременность, регрессирующая беременность, в таком случае дальнейшее обследование не имеет смысла.
Подготовка к исследованию
Взятие крови проводится натощак! Нежелательно даже пить воду утром этого дня. Если исследование проводится слишком поздно, разрешается выпить немного воды. Лучше взять с собой еду и перекусить сразу после забора крови, нежели нарушать это условие. За 2 дня до назначенного дня исследования следует исключить из рациона все продукты, которые являются сильными аллергенами, даже если у вас никогда на них не было аллергии – это шоколад, орехи, морепродукты, а также очень жирные блюда и копчености. В ином случае риск получить недостоверные результаты значительно повышается.
В очередях к врачу в женских консультациях, на тематических форумах, а порой от самих медиков можно услышать весьма расхожие мнения о целесообразности проведения скринингов при беременности.
Скрининги мало информативны! Они не дают! точного ответа на вопрос, есть ли у вашего ребенка генетические отклонения. Скрининг дает лишь вероятность, а также формирует группу риска. А далее «хождение по мукам»- волнение, тревога, неоднократные посещение генетика, проведение инвазивных процедур, ожидание результатов.
Однако, есть и радостные новости. Для определения генетических отклонений используется неивазивный пренатальный скрининг- НИПТ. Исследование проводиться после 9 недель беременности, тк к этому моменту накапливается достаточное количество генетического материала плода в крови матери. НИПТ-это возможность на ранних сроках с точностью до 99,9% выявить у плода распространенные генетические заболевания. Существует стандартная панель исследований: синдром Дауна, Эдвардса, Патау, Тернера, Кляйнфельтра. В чем заключается метод: будущая мама сдает кровь, не обязательно натощак, расшифровывается непосредственно генетический код плода. Еще одно преимущество: НИПТ не привязан к УЗИ, результат через 2-3 дня. Но пройти экспертное УЗИ с 12-13 нед нужно обязательно. Также молекулярно-генетическое исследование генов плода позволяют определить его группу крови и резус фактор, пол плода. Согласитесь, что данный метод обладает достаточным количеством преимуществ. Многие клиники предлагают сдать расширенную генетическую панораму. О целесообразности такого исследования необходимо проконсультироваться с генетиком. Как правило, достаточно сдать стандартный набор. В нашей Клинике «Олла-МЕД» есть возможность пройти данное исследование, а так же, в случае необходимости, получить консультацию генетика и акушера-гинеколога.
Биохимические отклонения при беременности что это
1.ФГБУ «НИИАГ им. Д.О. Отта» СЗО РАМН,
Главной задачей пренатальной диагностики является своевременное выявление врожденной и наследственной патологии и выработка на основе этой информации максимально точного прогноза для жизни и здоровья плода. Врожденная патология плода нередко возникает у женщин, не относящихся к группе высокого риска, в том числе и в молодых семьях с неотягощенным акушерско-гинекологическим или генетическим анамнезом. Ведущую роль в отборе женщин групп высокого риска по врожденной и наследственной, прежде всего хромосомной патологии плода играют скринирующие программы.
Табл. 1. Отклонения биохимических маркеров в разные сроки беременности в крови матери при синдроме Дауна у плода [ 4 ].
Срок беременности (нед.)
случаев
Медиана
N= 170
Нормальными значениями в диагностические сроки считаются уровни белков от 0,5 до 2 МоМ. Однако использование указанного диапазона для выделения группы высокого риска хромосомных аномалий приведет к резкому увеличению числа ложноположительных результатов скрининга, поэтому отбор беременных в группу высокого риска должен основываться на расчете индивидуального риска рождения ребенка с синдромом Дауна. Риск оценивается с помощью компьютерных программ, позволяющих учесть факторы, влияющие на отклонения маркеров. В направлении на скрининг должны быть указаны:
· паспортные данные женщины с указанием полной даты рождения, а не просто возраст или год рождения;
· дата взятия крови, дата УЗИ и срок беременности. Возможен контроль сроков по дате первого дня последнего менструального цикла (ПДПМ).
· наличие у беременной сахарного диабета 1 типа.
· этническая принадлежность пациентки. Все национальности, проживающие в России, относятся к европейской этнической группе ( caucasian ). Данный фактор необходимо учитывать при обследовании беременных, относящихся к семьям восточно-азиатского, арабского или африканского происхождения.
· курение при беременности
· факт использования вспомогательных репродуктивных технологий (например, ЭКО). В случае наступления беременности после применения донорской яйцеклетки или суррогатного материнства указывается (и используется в расчете риска) возраст донора яйцеклетки (некоторые программы требуют сообщить дату подсадки эмбриона).
Расчет индивидуального риска может производиться только с помощью автоматизированных средств, т.к. он сложен даже для одного маркера, а при учете трех маркеров (двух биохимических и одного ультразвукового) просто невыполним вручную. В России доступно несколько вариантов импортных программ расчета риска в 1-м триместре беременности: финская программа « Life Cycle », немецкая программа « PRISCA » и немецкая программа « Astraia ». В программе « Astraia » в расчете риска учитываются дополнительные УЗ параметры, что дает возможность уменьшить группу риска до 3%.
Программа «Исида» устанавливается в учреждение с обеспечением технической и консультативно – методической поддержки, которая совместно осуществляется разработчиками программного комплекса «Исида», производителями тест- систем – ООО «Алкор Био» и специалистами лаборатории пренатальной диагностики НИИАГ им. Д.О. Отта. В «Исиде» предусмотрена возможность создавать документы произвольного формата на основании любой информации из базы данных, это упрощает составление отчетов и оптимизирует мониторинг пренатального скрининга. Консультативно-методическая поддержка включает в себя важный раздел – контроль стабильности медиан. Выявление систематического сдвига медиан УЗ и биохимических маркеров является сигналом для проведения анализа с целью выявления и устранения ошибок или проведения корректировок медиан с учетом региональных особенностей. Так в Твери, в «Центре специализированных видов помощи» им. В.П.Аваева биохимический скрининг проводится на тест-системах «Алкор Био» с использованием программного комплекса «Исида» с 2009 года. Рассчитанные еще в 2009 году медианы АФП и ХГЧ были подтверждены в 2011 году, что указывает на стабильность реагентов и отсутствие методических ошибок при проведении пренатального скрининга. В 2011 году центр начал проводить пренатальный скрининг уже в I триместре беременности.
В Санкт-Петербурге в 2009-2011 гг. чувствительность комбинированного скрининга в 9-13 недель беременности составила 96% (129 из 134 случаев СД у плода) при 7,4% ложноположительных результатов. Распоряжением Комитета по здравоохранению Санкт-Петербурга №39 от 01/02/12 массовый биохимический скрининг беременных полностью ориентирован на сроки 9-13 недель. Определение АФП и ХГЧ сохраняется только для беременных, обратившихся в женскую консультацию при сроке более 14 недель, или по назначению генетика для пациенток с пограничными значениями комбинированного риска (от 0,1 до 0,39%) по результатам скрининга первого триместра. В результате около 70-75% беременных могут закончить обследование до 14 недель [5].
Особенностью скрининга в 9-13 недель беременности являются повышенные требования к стандартизации измерения как ультразвуковых, так и биохимических маркеров. Это связано с выраженной зависимостью уровня маркерных сывороточных белков МСБ от срока беременности. Снижение коэффициентов вариации маркеров приводит к снижению числа ложноположительных результатов и, соответственно, к уменьшению группы риска.
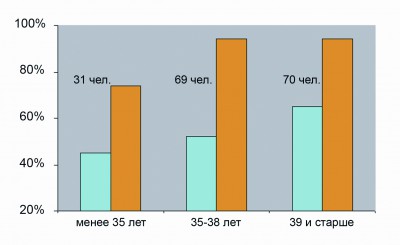
Анализ 170 случаев пре- и постнатального выявления синдрома Дауна медико-генетической службой города показал, что эффективность ультразвукового скрининга трисомии 21 у плода в 11-13 недель улучшается, однако, еще невелика. Если в 2009 году увеличение ТВП более 2,5 мм было выявлено у 20% плодов с синдромом Дауна, то в 2011 году у 51% (у 81 из 157 плодов с СД). При этом среди молодых беременных увеличение ТВП плода при синдроме Дауна наблюдалось гораздо реже, чем в старших возрастных группах (рис. 1). В отечественных и зарубежных статьях нет сведений о зависимости величины ТВП плода от возраста матери. Поэтому мы предполагаем, что молодые беременные не получают должного внимания специалистов УЗД, либо их обследование доверено недостаточно квалифицированным кадрам. Согласно Распоряжению № 496 от 28/09/2007 беременные старше 35 лет сразу направлялись на скрининговое УЗИ 2-го уровня в 11-13 недель в медико-генетический центр (СПбДЦ(МГ)).
Рис.1 Эффективность выявления синдрома Дауна у плода по ТВП более 2,5 мм и по результатам расчета комбинированного риска среди беременных разного возраста (N=170). Голубой – доля плодов с ТВП более 2,5 мм, желтый – доля беременных с риском более 1/250 (0,4%).
Стандартизация и точность измерения ультразвуковых параметров оказывают наибольшее влияние на результаты комбинированного скрининга. Медианы ТВП, используемые в настоящее время в Санкт-Петербурге при расчете риска, основаны на данных, опубликованных в 2009 году [6]. Однако, медианы ТВП, полученные в 2005 году при отладке методики скрининга 1-го триместра [5] отличаются от среднегородских и подтверждены автором в 2011 году при обследовании почти 1000 беременных в режиме «клиники одного дня», где УЗ – диагностика осуществлялась тремя специалистами с международным сертификатом при постоянном контроле качества измерений (табл. 2). Подобная картина, когда копчико-теменной размер и ТВП занижаются неопытными врачами УЗД [7,8], наблюдается в большинстве стран, проводящих массовый УЗ скрининг. В программном комплексе «Исида» установлены среднегородские медианы Санкт-Петербурга. В обследуемых регионах необходимо получать собственные нормативные значения ТВП. В процессе мониторинга качества УЗИ по мере повышения квалификации и приобретения опыта специалистами УЗД возможна корректировка медиан.
Табл. 2. Медианы ТВП в среднем по Санкт-Петербургу [6] и по результатам работы в режиме «клиники одного дня» (КОД) [2].
Неинвазивные пренатальные тесты: новые возможности дородовой диагностики
Пренатальный скрининг — это мероприятия, которые позволяют получить данные о здоровье малыша, находящегося в утробе.
Скрининг во время беременности помогает уточнить срок беременности, а также определить нет ли хромосомных аномалий у плода или грубых, абсолютно летальных пороков развития.
Хромосомные аномалии — это изменения числа хромосом или их структуры. У человека в каждой клетке организма кроме половых, содержится 46 хромосом, 22 из них парные: одна хромосома передается от матери, другая от отца. 45 и 46 хромосомы определяют пол человека, поэтому кариотип нормального здорового мужчины — 46, XY; женщины — 46, XX.
В России пренатальный скрининг проводится трижды во время беременности: в первом, во втором и третьем триместре. Скрининг первого и второго триместра включает измерение биохимических показателей крови и выполнение ультразвукового исследования, поэтому называется комбинированный.
В третьем триместре беременным выполняют только УЗИ.
Метод комбинированного скрининга — это косвенный метод оценки количества хромосом будущего ребенка.
С 11 по 13 неделю выполняется первый пренатальный скрининг. Во время выполнения УЗИ, врач определяет точный срок беременности, размеры плода, его пропорции.
Для биохимического скрининга исследуют на два гормона крови: b-ХГЧ и PAPP-A. Данные УЗИ и лабораторные результаты оцениваются вместе с помощью программы, которая рассчитывает генетический риск.
Для каждого параметра УЗИ и биохимического показателя существуют референтные интервалы, границы нормы. В случае выявления отклонений результатов, женщина получает направление на выполнение уточняющих процедур, в том числе инвазивных тестов: амниоцентеза или биопсии ворсин хориона. Однако их назначение не всегда оправдано, поскольку при биохимическом скрининге, ложноположительные результаты встречаются с частотой 4–5%. Из 20 женщин, у которых выявлен высокий риск и которым выполнили инвазивный подтверждающий тест, только у одной патология будет подтверждена, а у 19 из 20 выполнение процедуры будет не оправдано.
Опасность инвазивных методов дородовой диагностики
Инвазивные методы дородовой диагностики — диагностические процедуры, выполнение которых происходит при наличии определенных показаний. Для генетических исследований, анализ выполняется из ткани плаценты (биопсия ворсин хориона), околоплодной жидкости (амниоцентез) или пуповинной крови (кордоцентез). В 99% анализ даст точный ответ, есть ли патология числа хромосом у плода или нет. Но инвазивные манипуляции представляют опасность для здоровья малыша и несут переживания матери. Выполнение связано с риском потери беременности в 2–10% случаев.
Перед инвазивной процедурой стоит пройти НИПТ
НИПТ представляет альтернативу биохимическому скринингу. Его назначение целесообразно после обнаружения высокого риска синдрома Дауна, синдрома Эдвардса или иного генетического нарушения по данным биохимического скрининга. При желании, НИПТ может заменить биохимический анализ. НИПТ оправдывает проведение инвазивных методов и позволяет беременной женщине сохранить свое здоровье и здоровье будущего ребенка.
НИПТ определяет присутствие дополнительной хромосомы в 21, 13, 18 парах хромосом, а также нестандартное число хромосом — 69 вместо 46 (триплоидия).
НИПТ оценивает риск патологии половых хромосом. Появление дополнительной X или Y-хромосомы приводит к развитию стойких генетических синдромов.
В исключительных случаях, НИПТ выявляет микроделеционные синдромы, при которых отсутствует небольшая часть генетической информации.
Как дополнительная опция, анализ определяет пол ребенка.
НИПТ анализирует генетическую информацию ребенка по крови матери. Предметом исследования является внеклеточная ДНК. В кровь матери попадает ДНК из трофобласта — внешнего листка зародыша, из которого формируется плацента. В процессе развития эмбриона, клетки трофобласта обновляются. Часть клеток отмирает и попадает в кровоток. По мере роста и развития плода, количество клеток плаценты увеличивается, соответственно растет процент фетальной ДНК. К 9-ой неделе развития эмбриона, количество фетально-плацентарной ДНК составляет 10% от материнской.
Этапы проведение анализа
На первом этапе кровь центрифугируют и выделяют ДНК. Вторым этапом является увеличение числа копий ДНК и создаются геномные библиотеки для каждой женщины. Происходит расшифровка генома матери и ребенка и сравнение. Третий этап — анализ данных и обработка с помощью математического алгоритма. Завершающий этап получение отчета.
Если принцип один, в чем отличия?
Основная проблема при работе с фетальной фракцией ДНК — разделение генетической информации матери и плода.
Разница в методологии анализа и обработке данных привела к существованию несколько НИПТ: Panorama, Arioza, Veracity и др.
Для анализа последовательности внеклеточной ДНК используются два биоинформационных подхода: количественный и технологии подсчета однонуклеотидных полиморфизмов (SNP).
В Количественном методе подсчета сравнивают относительное количество последовательностей интересующей хромосомы с эталонной хромосомой. В качестве сравнения может использоваться набор хромосом, для которых предполагается эуплоидность. Метод имеет недостаток — эффективен в выявлении риска анеуплоидии 21 и 18, но не 13 хромосомы.
Пренатальный тест Panorama использует метод сравнения SNP материнской и фетальной ДНК. Генотип материнской ДНК, полученной из лейкоцитов крови, «вычитается» из образца плазмы. Благодаря технологии, чувствительность метода составляет 99%.
10 причин, почему ДНКОМ выполняет НИПТ Panorama
В лаборатории ДНКОМ мы выбрали исследование «тест Panorama» по следующим причинам:
Важно помнить об ограничениях теста:
Результат теста Panorama содержит отчет с указанием индивидуальных рисков по каждой хромосоме, PPV и NPV, % фетальной ДНК и пол ребенка. Анализ выдается на двух бланках, один из которых представляет американский оригинал.
Обязательно после получения результатов проконсультироваться с Вашим акушер-гинекологом и генетиком.
Знание особенностей методологии НИПТ и достоинств поможет принять правильное решении в выборе теста для себя и своего будущего ребенка.